Металл в легких рентген
Обновлено: 17.05.2024
Рентгенография грудной клетки – это метод диагностики, позволяющий получить изображение органов грудной полости с помощью облучения рентгеновыми лучами. Различные ткани организма в зависимости от своей плотности по-разному пропускают рентгеновы лучи, а значит, по-разному отображаются на снимке (рентгенограмме).
Рентген грудной клетки дает возможность изучить костные структуры (ребра, грудину, позвоночник), легкие, плевру, бронхи и трахею, сердце и средостение, а также оценить состояние мягких тканей этой области.
Прежде всего, рентген грудной клетки используется для диагностики заболеваний легких.
Часто возникает вопрос, что лучше сделать рентген легких или флюорографию? Свои преимущества есть у каждого метода. Обычно флюорография используется для общей оценки состояния легких: есть ли признаки патологии или нет. Рентген легких позволяет получить более качественное изображение, а значит его диагностическая ценность выше. Зато флюорография дешевле.
Что показывает рентген грудной клетки?
Рентген грудной клетки способен выявить:
- присутствие в легких очагов воспаления, в том числе характерных для таких заболеваний как пневмония и туберкулёз;
- наличие опухолевых образований и отеков, которые могут быть следствием сердечной недостаточности;
- наличие патологических скоплений газов и жидкостей;
- скопление жидкости в околосердечной сумке, увеличение размера сердца, аорты и лимфатических узлов;
- инородные предметы в легких, пищеводе и дыхательных путях.
Какие заболевания помогает диагностировать рентген грудной клетки?
Рентген грудной клетки
Рентген грудной клетки назначается в целях диагностики и оценки состояния при таких заболеваниях, как:
- пневмония. В сложных случаях данные рентгена легких являются базовыми для постановки диагноза острой пневмонии;
- туберкулёз;
- воспалительные заболевания плевры (плеврит, эмпиема плевры);
- опухолевые заболевания легких, бронхов, трахеи;
- тромбоэмболия легочной артерии;
- профессиональные заболевания легких, вызванные длительным вдыханием пыли и других мелких частиц;
- пневмотракс (механический разрыв легочной ткани);
- паразитарные заболевания грудной клетки (эхинококкоз);
- заболевания грудного отдела позвоночника.
Показания к назначению рентгена легких (рентгена грудной клетки)
Показаниями к рентгену легких являются:
- длительный кашель;
- отхаркивание большого количества мокроты;
- кровь в мокроте;
- одышка;
- систематические боли в груди или боли в области спины;
- длительное повышение температуры тела.
Как делается рентген легких (рентген грудной клетки)
В большинстве случаев специальной подготовки к рентгену грудной клетки не требуется.
Необходимо будет раздеться до пояса, а также снять все металлические предметы и украшения. Рентгенография обычно делается в передней или задней проекции в положении стоя. В некоторых случаях рентген делается в боковой проекции, в том числе в положении лежа. В момент, когда делается снимок, нельзя двигаться. Надо быть готовым на некоторое время задержать дыхание.
Где сделать рентген грудной клетки в Москве?
Сделать рентген легких(обзорную рентгенографию грудной клетки) вы можете в рентгенологическом отделении любой из поликлиник «Семейного доктора».
Оставьте телефон –
и мы Вам перезвоним
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Металл в легких рентген
а) Терминология:
1. Синоним:
• Гигантоклеточная интерстициальная пневмония (ГИП)
2. Определение:
• Пневмокониоз, вызванный вдыханием частиц твердых металлов:
о Твердые металлы: кобальт и его сплавы (например, с вольфрамом)
о Реакция гиперчувствительности с гистологическими проявлениями ГИП
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический признак:
о Работа с твердыми металлами в анамнезе
о КТВР: двухсторонние ретикулярные изменения ± «матовое стекло»
• Локализация:
о Преимущественное поражение нижних отделов легких
о Двухсторонняя локализация
2. Рентгенография легких при пневмокониозе от твердых металлов:
• Ретикулярные изменения ± «матовое стекло»
• Преимущественная локализация в нижних отделах легких
• «Матовое стекло»: хаотическое распределение
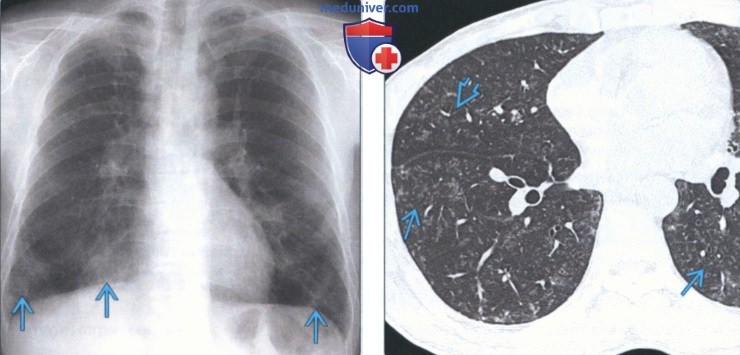
(Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 47 лет с пневмокониозом, вызванным вдыханием частиц тяжелых металлов, определяются затемнения в нижних отделах обоих легочный полей.
(Справа) На аксиальной КТВР у этого же пациента в обоих легких визуализируются мелкие центрилобулярные очаги и «географические» участки снижения пневматизации с плотностью «матового стекла». «Матовое стекло» и ретикулярные изменения - «классические» признаки пневмокониоза, вызванного вдыханием частиц тяжелых металлов. Описаны также другие проявления таких пневмокониозов- консолидация, центрилобулярные очаги, «сотовое легкое», лимфаденопатия.
3. КТ легких при пневмокониозе от твердых металлов:
• КТВР:
о «Матовое стекло»:
- Преимущественное поражение нижних долей
- Возможна положительная динамика
о Ретикулярные изменения:
- Динамика отсутствует
о Участки консолидации
о Центрилобулярные очаги (редко)
о «Сотовое легкое» (редко); морфология и распределение аналогичны обычной интерстициальной пневмонии (ОИП)
о Лимфаденопатия средостения
4. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТВР
в) Дифференциальная диагностика пневмокониоза от твердых металлов:
1. Идиопатический легочный фиброз:
• «Сотовое легкое» в базальных субплевральных отделах, картина ОИП
• Отсутствие профессиональных вредностей
2. Фибротическая форма неспецифической интерстициальной пневмонии:
• Фиброз в базальных субплевральных отделах
• Отсутствие профессиональных вредностей
3. Лимфоидная интерстициальная пневмония:
• Кисты в легких, «матовое стекло»
• Аутоиммунное заболевание в анамнезе (синдром Шегрена, ревматоидный артрит)
4. Альвеолярный протеиноз легких:
• Участки снижения пневматизации в виде «матового стекла» на фоне утолщения междольковых перегородок и внутридольковых тяжей - картина т.н. «сумасшедшей исчерченности»
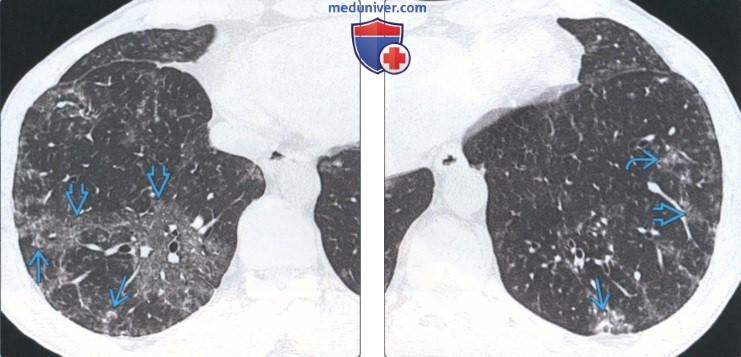
(Слева) На аксиальной КТВР у этого же пациента в нижней доле правого легкого определяются «географические» участки снижения пневматизации в виде «матового стекла» - и слабо выраженные ретикулярные изменения.
(Справа) На аксиальной КТВР у этого же пациента определяются мелкие центрилобулярные очаги. , «географические» участки снижения пневматизации с плотностью «матового стекла», и умеренно выраженные ретикулярные изменения в субплевральных отделах. Заболевание проявляется через 10-12 лет после начала воздействия кашлем, затруднением дыхания, снижением веса, утомляемостью, снижением диффузионной способности и рестриктивными нарушениями. При биопсии, подтвердилась гигантоклеточная интерстициальная пневмония.
г) Патология:
1. Общая характеристика:
• ГИП: реакция гиперчувствительности
2. Стадирование, классификация пневмокониоза от твердых металлов:
• Прогрессирование заболевания может проявляться ремоделированием легочной паренхимы и формированием «сотового легкого»
3. Микроскопия:
• Констриктивный бронхиолит (наиболее раннее проявление)
• Утолщение интерстиция с формированием фиброза и воспалительной инфильтрацией одноядерными клетками
• Подострый фиброзирующий альвеолит: скопление макрофагов и многоядерных гигантских клеток в альвеолярных пространствах
• Интерстициальный фиброз и кисты встречаются редко, но могут возникать у пациентов с длительным профессиональным анамнезом
• Повышенная концентрация твердых металлов по сравнению с нормой (в 10 раз) при атомно-абсорбционной спектрофотометрии или эмиссионной спектрометрии с индуктивно связанной плазмой
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Кашель, диспноэ при физической нагрузке, утомляемость, снижение веса
• Другие признаки/симптомы:
о Снижение диффузионной способности по монооксиду углерода
о Функциональные легочные пробы: рестриктивная или смешанная (рестриктивная и обструктивная) картина
• Клинический профиль:
о Работа, связанная с обработкой твердых металлов, огранкой драгоценных камней
о Источник кобальтовой пыли может оставаться неизвестным
2. Демография:
• Низкая профессиональная заболеваемость:
о 11% у 1039 работников был обнаружены профессионально обусловленные нарушения дыхания; у 0,7% - рентгенографические признаки интерстициального заболевания легких
о У 45% пациентов с интерстициальными изменениями в легких, обнаруживаемых на рентгенограммах, определяются изменения в динамике
3. Течение и прогноз:
• Заболевание проявляется через 10-12 лет после начала воздействия (латентный период может быть короче - до двух лет)
4. Лечение пневмокониоза от твердых металлов:
• Острая и подострая стадия:
о Избегание контакта с вредными агентами
о Бронходилятаторы и ингаляционные кортикостероиды
• Стадия фиброза:
о Системные кортикостероиды
1. Аббревиатуры:
• Острое отравление бериллием (ООБ)
• Хроническая бериллиевая болезнь (ХББ)
• Отсроченная гиперчувствительность к бериллию (ОГБ)
2. Синоним:
• Сейлемский саркоидоз:
о Описан у молодых женщин, занятых в производстве флуоресцентных ламп, в городе Сейлем, Массачусетс, в 1940-1950 годах
3. Определение:
• Бериллий: легкий металл серого цвета с высокой термической стабильностью и проводимостью:
о Используется в космической промышленности, телекоммуникациях, оборонной промышленности, компьютерной технике, медицине, атомной индустрии
• Вдыхание пыли, аэрозолей, или паров обусловливает два варианта поражения легких:
о Острый химический пневмонит (редко)
о Хронический гранулематоз
• Критерии диагностики:
о Работа с бериллием в анамнезе
о Положительная проба на пролиферацию бериллий-специфических лимфоцитов (в крови или жидкости, полученной при бронхоальвеолярном лаваже)
о Ненекротические гранулемы при гистологическом исследовании
1. Общая характеристика:
• Лучший диагностический признак:
о Лимфаденопатия средостения и корней легких + изменения легочной ткани
о Лучевая картина напоминает таковую при саркоидозе:
- Мелкие очаги в легких (57%) (чаще всего)
• Локализация:
о Мелкие перилимфатические очаги (перибронховаскулярные, внутридольковые, субплевральные)
о Фиброз верхних отделов легких (при запушенном заболевании)
• Размер:
о Мелкие очаги могут сливаться в конгломераты (7%)
• Морфология:
о Лучевая картина напоминает саркоидоз:
- Микроузелки (57%)
- Утолщение междольковых перегородок (50%)
- «Матовое стекло» (32%)
2. Рентгенография легких при бериллиозе:
• Острое отравление бериллием (ООБ):
о Обычно возникает вследствие одномоментного вдыхания большого количества частиц бериллия:
- Диффузное снижение пневматизации вследствие острого некардиогенного отека легких
- Патологические изменения медленно разрешаются
• Хроническое заболевание (ХББ):
о Изменения на рентгенограммах на ранней стадии отсутствуют (50%)
о Патологические изменения на рентгенограммах необходимо описывать согласно классификации Международного Бюро Труда (ILO):
- Очаговые изменения с диффузным поражением верхних и средних отделов легочных полей: категории р (1,5 мм) и q (1,5-3 мм)
- Ретикулярные изменения: категории s (ширина 1,5 мм) и t (ширина 1,5-3 мм)
о Очаги в легких могут обызвествляться
о Лимфаденопатия средостения и корней легких:
- Возможны кальцинаты в виде «яичной скорлупы»
о Перибронховаскулярный фиброз и конгломераты
о Спонтанный пневмоторакс (до 10% случаев)
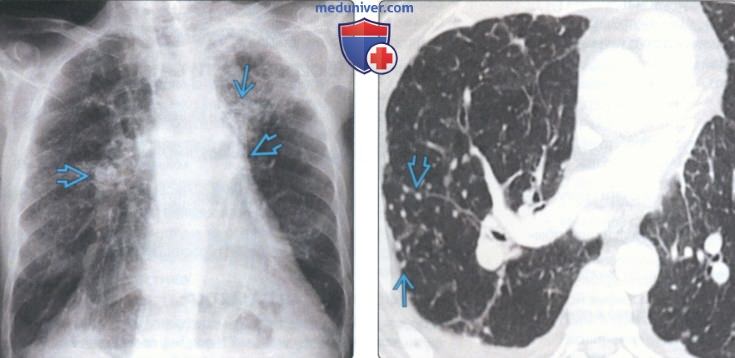
(Слева) На рентгенограмме органов грудной клетки у мужчины 64 лет, работающего с бериллием, определяются плотные участки снижения пневматизации в верхней доле левого легкого на фоне смещения левого корня кверху (категория t по ILO). Визуализируются также обызвествленные лимфоузлы корней легких. Аналогичная картина может наблюдаться при саркоидозе, силикозе, туберкулезе.
(Справа) На аксиальной КТ с КУ у мужчины 57 лет, более десяти лет работающего в производстве электрон и ки и контактирующего с бериллием, визуализируются мелкие субплевральные и перибронхиальные очаги.
3. КТ легких при бериллиозе:
• КТВР:
о Легкие:
- Мелкие очаги в легочной паренхиме и утолщение междольковых перегородок (наиболее типичная картина):
Мелкие очаги в легочной паренхиме (57%)
Мелкие субплевральные очаги могу сливаться в псевдобляшки
Утолшение междольковых перегородок и перибронховаскулярных тканей
- Конгломераты
- Матовое стекло (32%) встречается чаще, чем при саркоидозе
- «Сотовое легкое» (поздние стадии)
- Эмфизема
о Лимфаденопатия средостения и корней легких (25-40%):
- Кальцинаты: аморфные или в виде «яичной скорлупы»
о Расширение легочного ствола (легочная гипертензия)
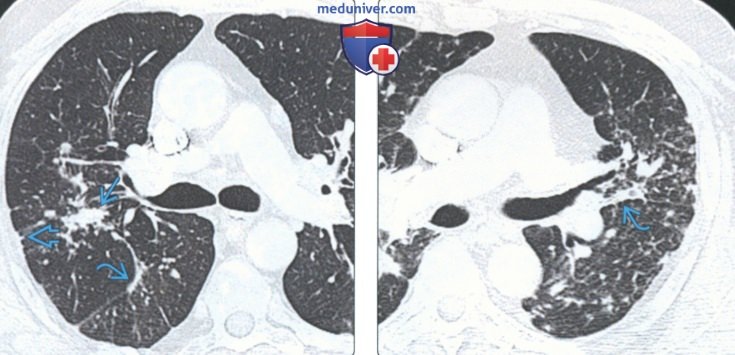
(Слева) На аксиальной КТ с КУ у мужчины 50 лет с саркоидозом визуализируются множественные мелкие сливные очаги с перибронховаскулярным распределением, а также субплевральные и перифиссуральные.
(Справа) На аксиальной КТ с КУ у женщины 49 лет с саркоидозом визуализируются мелкие перилимфатические очаги в легких на фоне утолщения перибронховаскулярных тканей. Для дифференциальной диагностики саркоидоза и берилиоза крайне важен профессиональный анамнез.
в) Дифференциальная диагностика бериллиоза легких:
1. Саркоидоз:
• Может быть неотличим от бериллиоза на диагностических изображениях:
о Двухсторонняя симметричная лимфаденопатия корней легких (90%), правосторонняя паратрахеальная лимфаденопатия (60%):
- Может не сочетаться с поражением легких
о Мелкие перилимфатические очаги
• Периферическая лимфаденопатия (30%): шейная, подмышечная, паховая
• Мультиорганное поражение:
о Вовлечение костей (30%) кистей и стоп литического или склеротического характера
о Глазные (увеит) и неврологические нарушения
2. Силикоз:
• Работа с кремнием
• Мелкие центрилобулярные и субплевральные очаги (могут обызвествляться):
о Преимущественное поражение верхних долей
о Очаги могут сливаться (прогрессирующий массивный фиброз, ПМФ)
• Обызвествленные лимфоузлы средостения и корней легких
• Участки эмфиземы вокруг зон фиброза
3. Туберкулез:
• Разбросанные мелкие центрилобулярные очаги, «дерево в почках»
• Участки консолидации
• Кавитация
• Милиарный туберкулез: мелкие очаги (1-3 мм) с диффузным равномерным распределением
4. Идиопатический легочный фиброз:
• Ретикулярные изменения неправильной формы
• Тракционные бронхо-/бронхиолоэктазы
• Признаки «сотового легкого» в субплевральных отделах
• Преимущественное поражение субплевральных отделов нижних долей
5. Гиперчувствительный пневмонит:
• Постоянное или периодическое воздействие антигенов/гаптенов
• Преимущественное поражение верхних и средних отделов легких
• Группа 1: «матовое стекло» и центрилобулярные очаги
• Группа 2: ретикулярные изменения, нарушение архитектоники, бронхоэктазы, «сотовое легкое»
• Воздушные «ловушки»
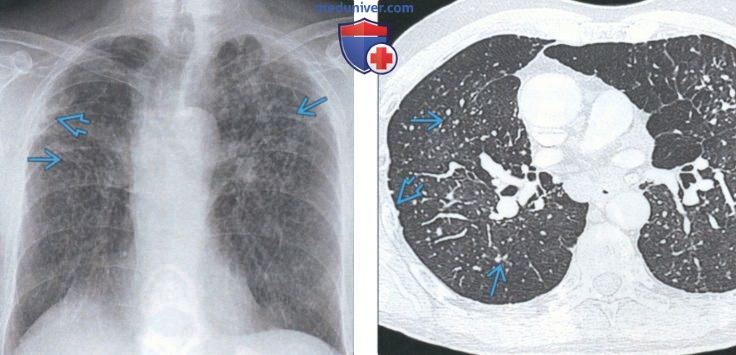
(Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 60 лет, долгое время контактировавшего с кремниевой пылью, визуализируются мелкие очаги с преимущественной локализацией в верхних и средних отделах легких, на фоне субплевральных псевдобляшек и ретракции корня (категория q по ILO).
(Справа) На аксиальной КТ с КУ у этого же пациента визуализируются мелкие перилимфатические очаги с перибронховаскулярными субплевральным распределением. Картина аналогична таковой прибериллиозе. Силикоз - очень распространенный пневмокониоз, диагностика которого основана на данных о контакте с кремнием и лучевой картине.
1. Общая характеристика:
• Этиология:
о Воздействие пыли, паров, аэрозолей с частицами бериллия
о К сенсибилизации может приводить короткое воздействие (9 недель)
• Генетика:
о HLA-DPB1 (Glu 69) присутствует у 97% пациентов с ХББ:
- Не используется для скрининга из-за высокой распространенности в популяции (>30%)
2. Стадирование, классификация бериллиоза легких:
• ООБ приводит к острому химическому пневмониту
• ХББ: хронический гранулематоз
3. Макроскопические и хирургические особенности:
• Неказеозные гранулемы в легких
• Бериллиоз неотличим от саркоидоза за исключением бериллий-специфического иммунного ответа
1. Проявления:
• Типичные признаки/симптомы:
о ООБ (одномоментное интенсивное воздействие):
- Конъюнктивит
- Фарингит
- Ларинготрахеобронхит
- Дерматит
о Легкие поражаются в первую очередь:
- Диспноэ
- Кашель
- Боль в груди
- Терминальное поражение легких:
Хрипы при аускультации
«Барабанные палочки», цианоз, легочное сердце
о Системные проявления: лихорадка, усталость, анорексия
о Артралгия, миалгия
• Другие признаки/симптомы:
о Экстрапульмональные проявления встречаются редко:
- Кожные проявления: дерматит, язвы, гранулемы в коже
- Лимфаденопатия, гепатоспленомегалия (гранулематозная инфильтрация)
- Гиперкальцемия, камни в почках
2. Демография:
• Эпидемиология:
о Лица, работающие с бериллием:
- Производство керамики
- Производство электроники
- Производство ядерного оружия
- Космическая промышленность
о ООБ встречается редко вследствие строгих производственных мер контроля
о ХББ возникает у 2-5% лиц, работающих с бериллием
3. Течение и прогноз:
• Латентный период от нескольких месяцев до 40 лет после начала воздействия
• ХББ обычно возникает 10-20 лет спустя после начала воздействия:
о У восприимчивых лиц, работающих с бериллием, может возникать ОГБ:
- Бериллий стимулирует пролиферацию и накопление в легких бериллий-специфических Т-клеток
о ОББ прогрессирует в ХББ в малом количестве случаев (2-5%)
• Клиническое течение варьирует:
о Бессимптомный пациент без изменений на рентгенограммах органов грудной клетки и без нарушений функции легких:
- Функциональные дыхательные пробы: рестриктивная картина; снижение жизненной емкости, объема легких, и диффузионной способности легких:
↑ альвеолярно-артериальный градиент кислорода при физической нагрузке-высокоспецифичный признак
• Острое отравление (крайне редкий вариант):
о Смертность: 10%
о Известная причина рака легкого
4. Лечение бериллиоза легких:
• Прекращение контакта с бериллием:
о Восстановление функции легких
о Для пациентов с заболеванием на ранней стадии может быть окончательным лечением
• Кортикостероиды для пациентов с наличием симптоматики или нарушениями функциональных дыхательных проб
• Трансплантация легкого в терминальной стадии заболевания
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с лучевыми изменениями, напоминающими саркоидоз, необходимо исключить профессиональный контакт с бериллием
2. Советы по интерпретации изображений:
• Предполагайте бериллиоз у пациентов с лимфаденопатией средостения/корней легких и мелкими перилимфатическими очагами
Признаки субдолевой резекции легкого на рентгене, КТ
а) Терминология:
1. Синонимы:
• Клиновидная резекция (неанатомическая субдолевая резекция)
• Сегментэктомия (анатомическая субдолевая резекция)
2. Определение:
• Анатомическая субдолевая резекция (сегментэктомия): удаление одного и более сегментов; требует диссекции соответствующих артерии, вены и бронхов
• Неанатомическая субдолевая резекция (клиновидная): удаление периферической части легкого, содержащей патологическое образование, без удаления структур корня легкого
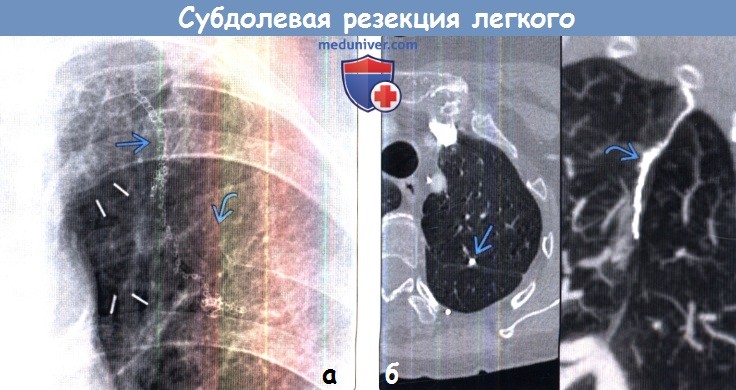
(а) Пациент, перенесший субдолевую резекцию по поводу периферического рака легкого на ранней стадии. При прицельной рентгенографии органов грудной клетки в ПП проекции определяются вертикально ориентированные металлические скобы. Также выявляются изменения в заднем отрезке ребра слева, обусловленные торакотомией.
(б) У этого же пациента на совмещенных изображениях при КТ с контрастным усилением в аксиальной плоскости (слева)и на реконструкции в кососагиттальной плоскости в режиме MIP (справа) хирургическая скоба выглядит соответственно в виде небольшого плотного узелка и в виде линейной структуры Хирургическая скоба в аксиальной плоскости может имитировать кальцифицированный узелок.
б) Лучевые признаки:
1. Рентгенография после субдолевой резекции легкого:
о Хирургические скобы:
- Рентгеноплотная линия шва (металлической плотности)
- Может имитировать кальцифицированные гранулемы
о Признаки объемного уменьшения легкого (например, высокое стояние купола диафрагмы, смещение средостения)
о Признаки торакотомии (например, переломы или деформация ребер)
2. КТ после субдолевой резекции легкого:
• Хирургические скобы:
о В аксиальной плоскости могут имитировать кальцифицированные гранулемы
о При мультипланарной реконструкции (т.е. в сагиттальной и коронарной плоскостях) характеризуются линейной формой; режим MIP позволяет более детально разглядеть структуру хирургического шва
о Утолщение прилежащих отделов плевры (послеоперационные изменения)
• Визуализация мягких тканей вблизи хирургических скоб (часто):
о Обычно вследствие ателектаза или рубцевания
о При узловом или массивном характере изменений следует заподозрить местное рецидивирование:
- Динамический контроль при КТ позволяет выявить изменения в размере
- При ФДГ-ПЭТ/КТ определяется повышенный уровень поглощения ФДГ
в) Дифференциальный ряд заболеваний:
1. Кальцифицированные гранулемы:
• Имеют узловую структуру в аксиальной плоскости и при мультипланарной реконструкции
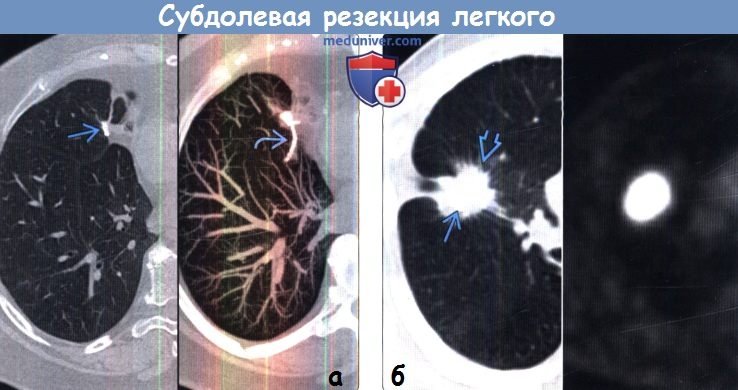
(а) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при КТ с контрастным усилением (слева) и в режиме MIP (справа) в средней доле определяется небольшое узловое образование металлической плотности. Е Я в режиме MIP видна линейная структура данного образования.
(б) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при нативной КТ (слева) и ФДГ-ПЭТ (справа) вокруг хирургических скоб визуализируется мягкотканный компонент со спикулообраз-ным контуром, который интенсивно накапливает ФДГ. Картина соответствует местному рецидивированию.
д) Список литературы:
1. Asamura Н: Role of limited sublobar resection for early-stage lung cancer: steady progress. J Clin Oncol. 32(23):2403-4, 2014
2. Cao C et al: Meta-analysis of intentional sublobar resections versus lobectomy for early stage non-small cell lung cancer. Ann Cardiothorac Surg. 3(2): 134-41, 2014
3. Fox M et al: Surgical management of pulmonary carcinoid tumors: sublobar resection versus lobectomy. Am J Surg. 205(2):200-8, 2013
4. Kaifi JT et al: Indications and approach to surgical resection of lung metastases. J Surg Oncol. 102(2):187-95, 2010
Инородные тела легких и плевры
Инородные тела лёгких и плевры – посторонние предметы, находящиеся в альвеолярной ткани или плевральной полости и способные провоцировать развитие патологических состояний. Пребывание в лёгких мелких чужеродных предметов протекает бессимптомно. Средние и крупные инородные тела вызывают кашель с гнойной мокротой, лихорадку, кровохарканье. При локализации в полости плевры образуются плеврокожные свищи с гнойным отделяемым. Диагностика осуществляется на основании анамнеза, данных лучевых методов исследования органов грудной клетки, бронхоскопии. Патологические включения удаляются хирургическим путём.
МКБ-10
Общие сведения
Инородные тела лёгких, плевры обнаруживаются редко. Выявляемость посторонних предметов в грудной полости составляет 2-3% среди всех пациентов отделений торакальной хирургии с ранениями груди. Большинство пострадавших – взрослые мужчины. Мелкие (до 1 см) чужеродные металлические включения инкапсулируются и обычно не причиняют существенного вреда. Инородные предметы более крупных размеров вызывают нагноительные процессы в плевре и легких. Удалённые из лёгких осколки оказываются инфицированными в 70-98% случаев, пули – в 35-36%. Посторонние тела плевральной полости в меньшей степени обсеменяются патогенными микроорганизмами.
Причины
Инородные тела лёгочной паренхимы и плевры выявляются преимущественно во время военных действий, вооружённых конфликтов, террористических актов. Описываются немногочисленные случаи обнаружения подобных тел, не связанные с применением огнестрельного оружия. В зависимости от пути попадания в органы, ткани и полости дыхательной системы причины появления патологических включений подразделяются на:
- Огнестрельные ранения. Самым распространенным этиофактором внедрения чужеродных предметов в паренхиму лёгких и полость плевры являются слепые осколочные ранения. Пули реже застревают в тканях человеческого организма, нанесённые ими повреждения обычно бывают сквозными. Ещё реже встречаются вторичные инородные предметы (древесные щепки, обрывки одежды), попавшие в грудную полость с огнестрельным снарядом.
- Ятрогенные факторы. Инородные тела ятрогенного происхождения обычно обнаруживаются в плевральной полости через некоторое время после хирургических манипуляций в области грудной клетки. Это могут быть забытые в операционной ране марлевые салфетки, обломанные биопсийные щипцы, куски дренажных трубок, материал, ранее применявшийся для пломбирования туберкулёзных каверн.
- Неогнестрельные повреждения. Крайне редко при умышленном нанесении вреда человеку другим лицом в ткани лёгкого или полости плевры остаются обломки ножей, осколки стекла. Острые предметы (иглы) иногда преднамеренно с целью самоповреждения вводятся в полость груди чрезкожно пациентами с психическими заболеваниями. Инородные тела верхних дыхательных путей, пищевода могут стать причиной пролежня органа и мигрировать в лёгкие.
Патогенез
Реакция организма на внедрение чужеродного тела в альвеолярную ткань или плевру зависит от его размеров, свойств и локализации. Мелкие металлические частицы, расположенные удалённо по отношению к корням лёгких, подвергаются инкапсуляции. Образующаяся вокруг них соединительнотканная оболочка без нагноения отделяет такой предмет от здоровых тканей. При попадании в респираторный отдел более крупных тел не происходит полной облитерации раневого канала, кровоизлияние не рассасывается на протяжении нескольких месяцев. Формируется очаг хронического интерстициального воспаления. Течение пневмонии волнообразное, прогрессирующее с постепенным распространением процесса по ходу сосудистого русла и межальвеолярным перегородкам.
Отторжение неметаллических частиц почти всегда происходит через первичное нагноение. Присутствие чужеродного включения в паренхиме нередко становится причиной развития абсцесса или гангрены лёгкого. При дренировании пиогенной капсулы в просвет крупного бронха возможно самоудаление постороннего предмета через дыхательные пути и образование санированной каверны. Крупные (особенно ятрогенные неметаллические) инородные предметы плевры провоцируют развитие эмпиемы, чаще осумкованной с наличием плеврокожного свища.
Классификация
Инородные тела плевры, лёгких могут классифицироваться по причине попадания в дыхательную систему. По расположению в пульмональной ткани их подразделяют на посторонние включения кортикальной, срединной и прикорневых зон, плевральных сращений. Чужеродные объекты могут находиться в правом, левом или обоих отделах грудной клетки. Определённое клиническое значение имеет диаметр попавшей в плевру или лёгкое частицы. По размерам инородные предметы делятся на мелкие (менее 1 см), средние (1-2 см), крупные (более 2 см).
Симптомы инородных тел лёгких и плевры
Сразу после внедрения чужеродного предмета в лёгкое ощущается боль в груди по ходу раневого канала, рана кровоточит. Позднее инородные тела сравнительно небольших размеров могут ничем не проявлять своего присутствия на протяжении длительного (годы или десятилетия) промежутка времени. Толчком к распространению вялотекущего воспаления обычно служит снижение функций факторов иммунной защиты. У пациента появляются боли в грудной клетке, кашель. Отделяется гнойная жёлто-зелёная мокрота. Часто присоединяется кровохарканье, иногда развивается лёгочное кровотечение. Температура тела повышается до фебрильных значений.
Заболевание протекает по типу хронической пневмонии. Периоды ремиссии сменяются обострениями. Для каждого последующего эпизода характерны более тяжёлые проявления по сравнению с предыдущим обострением. Лихорадочный период длится дольше, кровохарканье присоединяется чаще и является более интенсивным. Нарастают одышка, симптомы общей интоксикации. Крупные инородные частицы не позволяют облитерироваться раневому каналу в течение двух и более месяцев. Боль в области раны ощущается в течение долгого времени, сопровождается клинической картиной нагноительного процесса в лёгких. Дренирование образовавшегося абсцесса в бронх сопровождается отхождением большого количества (полным ртом) мокроты с гнилостным запахом.
При нахождении постороннего предмета в плевре развивается хроническая, чаще осумкованная эмпиема. Возникают боли в груди на стороне поражения, эпизоды лихорадки с ознобами, малопродуктивный кашель, одышка при физической нагрузке. Заболевание постепенно прогрессирует. Развивается хроническая дыхательная недостаточность. Кашель становится постоянным, одышка появляется в покое. Больной ощущает выраженную слабость, утомляемость. Аппетит снижается, пациент заметно худеет, грудная клетка деформируется. Для эмпиемы характерно наличие плеврокожных свищей.
Осложнения
К ранним осложнениям слепых ранений относят пневмоторакс, гемоторакс, ателектаз сегмента, доли или лёгкого. Позднее неудалённые тела средних и крупных размеров всегда вызывают хроническое воспаление или нагноение, могут потенцировать абсцедирование лёгкого либо его гангрену. Инородные частицы плевры провоцируют возникновение эмпиемы, очень редко являются фоном для появления новообразования. Длительно текущий патологический процесс приводит к дыхательной недостаточности и лёгочному сердцу. Присутствие посторонних частиц в респираторных органах нередко осложняется лёгочными кровотечениями, формированием бронхоэктазов.
Диагностика
Инородные включения лёгких, плевры диагностируются торакальными хирургами. Правильно собранный анамнез позволяет уточнить наличие и характер травм грудной клетки, выяснить, проводились ли хирургические вмешательства в этой области. При осмотре выявляются изменения, характерные для хронически текущего воспалительного процесса органов дыхания. В запущенных случаях присутствует цианоз кожных покровов, наблюдается деформация грудной клетки, отставание её половины во время дыхания, утолщение концевых фаланг пальцев рук по типу барабанных палочек, изменения ногтей по типу часовых стёкол, обнаруживаются плеврокожные свищи. Окончательный диагноз устанавливается с помощью:
- Физикальных данных. Патогномоничные признаки наличия инородного тела в лёгком или плевре отсутствуют. Физикальные исследования помогают выявить обострение хронического гнойно-воспалительного процесса. При лёгочной локализации постороннего предмета выслушиваются сухие и разнокалиберные влажные хрипы. Дыхание при эмпиеме плевры резко ослаблено или не проводится в нижние отделы соответствующей половины грудной клетки.
- Лучевых исследований лёгких. Являются основными методами диагностики. На рентгенограммах и КТ лёгких просматриваются рентгенконтрастные инородные тела, заключённые в полость, окружённые зоной перифокального воспаления либо пневмосклероза. Бронхография позволяет обнаружить деформацию бронхов и вторичные бронхоэктазы. Наличие неконтрастных частиц выявляется с помощью плеврографии, фистулографии.
- Бронхоскопии. Относится к дополнительным методам исследования. Редко, при локализации патологического тела вблизи крупного бронха, появляется возможность эндоскопически визуализировать его поверхность и удалить включение с помощью щипцов. Чаще при бронхоскопическом исследовании определяется присутствие гноя, примеси крови в дренирующем бронхе.
С целью обнаружения маркёров воспаления диагностические мероприятия дополняют лабораторными анализами. Для уточнения степени дыхательной или лёгочно-сердечной недостаточности осуществляют определение насыщения крови кислородом, исследование функции внешнего дыхания, электрокардиография. При необходимости назначают консультации пульмонолога, кардиолога, фтизиатра, онколога. В неясных случаях выполняют видеоторакоскопию.
Лечение инородных тел лёгких и плевры
Чужеродные тела подлежат обязательному удалению во время первичной обработки раны. Если такая обработка не выполнялась, последующая тактика ведения пациента зависит от месторасположения и размера предмета. Мелкие инкапсулированные частицы, не причиняющие вреда больному, рекомендуется не удалять из-за высокого риска развития интра- и послеоперационных осложнений. Крупные предметы любой локализации, а также средние, поддерживающие воспалительный процесс или расположенные вблизи корней лёгких, магистральных сосудов подлежат извлечению.
Предпочтение отдаётся малоинвазивным оперативным вмешательствам. Чужеродные тела плевры или локализованные субплеврально, удаляются видеоторакоскопическим доступом. Предметы, расположенные рядом с крупными бронхами, иногда можно извлечь при проведении фибробронхоскопии. В остальных случаях выполняется торакотомия. При сопутствующих нагноительных процессах, бронхоэктазиях осуществляется экономная резекция лёгкого на фоне антибактериальной терапии. В послеоперационном периоде продолжается лечение антибиотиками, назначаются физиотерапевтические процедуры, лечебная физкультура.
Прогноз и профилактика
Прогноз при своевременном удалении постороннего тела благоприятный. Наступает полное выздоровление и восстановление трудоспособности. Хронизация нагноительного процесса приводит к формированию респираторно-сердечной недостаточности и инвалидизации пациента. К первичным превентивным мерам относится осторожное общение с оружием и колюще-режущими предметами, профилактика ятрогении. Удаление инородного тела при первичной хирургической обработке раны является вторичным профилактическим мероприятием.
1. Инородные тела грудной клетки: диагностика и хирургическое лечение/ Колос А.И., Джиешев Ж.А., Айтбаева А.К., Герасимова М.В.// Клиническая медицина Казахстана. – 2015 - №4.
4. Foreign Bodies in Pleura and Chest Wall/ Dov Weissberg, Dorit Weissberg-Kasav// The Annals Of Thoracic Surgery – 2008 – Т.86, №3.
Читайте также:
