Металлические растяжки на ногах
Обновлено: 18.05.2024
Икроножная мышца обеспечивает движение стопы в сагиттальной плоскости и стабилизацию тела при движении. Резкая боль в икроножной мышце может возникнуть по многим причинам. Врачи Юсуповской больницы при обследовании пациента выясняют причину болевого синдрома с помощью современных методов обследования.
После установки диагноза назначают лечение. Терапия направлена на устранение причины сильной боли в икроножной мышце, механизм развития патологического процесса и ликвидацию болевого синдрома. Реабилитологи назначают современные физиотерапевтические процедуры, массаж, иглоукалывание. Старший инструктор-методист составляет специальную программу лечебной физкультуры, проводит индивидуальные и групповые занятия. Их целью является снятие мышечного спазма, повышения тонуса икроножной мышцы и ликвидация болевого синдрома.
Ноют икры ног: причины дискомфорта
Резкая боль в икроножной мышце ночью или днём может возникнуть по следующим причинам:
- повреждения икроножных мышц после чрезмерной нагрузки;
- патологии сосудов нижних конечностей (варикозной болезни, облитерирующих заболеваний артерий);
- сидячей или стоячей работы, когда из-за венозного застоя возникает кислородное голодание, в мышцах ног накапливаются токсины.
Сильная боль в икроножной мышце при ходьбе развивается у пациентов, страдающих облитерирующим атеросклерозом или эндартериитом. Боль в мышце голени сзади является признаком острого венозного тромбоза. Может возникнуть боль в икре левой ноги при травме. Боль в пятке отдаёт в икроножную мышцу при воспалении ахиллова сухожилия. Боль в икроножных мышцах может быть симптомом болезни Бехтерева.
Провоцируют боль в икроножных мышцах заболевания позвоночника. При нарушении структуры и функции межпозвонковых дисков возникают иррадиирующие боли, которые отдают в ноги. Заболевания периферических нервов могут также провоцировать боли в икроножных мышцах. При невралгиях боль носит приступообразный характер и возникает по ходу нервных волокон. В перерывах между приступами пациент не ощущает боли.
Наиболее сильная боль возникает при воспалении икроножных мышц – миозите. Пациента беспокоят ноющие боли в икрах, которые усиливаются при движениях. Нередко в икре могут прощупываться плотные узелки или тяжи. Своеобразной формой заболевания является паразитарный миозит, который возникает при поражении мышечными болями в ногах, лихорадкой, болями в мышцах конечностей, языка, лица, грудной клетки. Острые продолжительные боли в икроножных мышцах возникают при воспалении костного мозга – остеомиелите.
Как снять боль икроножных мышцах
Для того чтобы снять боль в икроножной мышце после травмы, необходимо обеспечить нижней конечности покой, положить на заднюю поверхность голени пузырь со льдом, наложить эластичную повязку и придать ноге возвышенное положение. Спустя 72 часа после травмы икроножной мышцы следует приложить к голени грелку.
Как только опухоль спадёт, нужно растереть кожу над икроножной мышцей снимающим боль бальзамом («Бенгеем», «Финалгоном») и обмотать эластичным бинтом. При сильной боли в икроножной мышце следует принять внутрь таблетку нестероидного противовоспалительного препарата – ибупрофена, кетанова. Если через 7 дней боль не пройдёт, нужно обратиться к врачу.
При боли в икре вследствие травмы нужно уменьшить нагрузку на пятку. Подпяточники могут снизить нагрузку на сухожилия и икроножную мышцу. Их можно изготовить и самому. Для этого достаточно вырезать куски пробки толщиной в 6 см и положить в обувь. Необходимо избегать действий, которые связаны с дополнительной нагрузкой на икроножные мышцы. Не надо подниматься пешком на верхние этажи, ездить на велосипеде. Уменьшает боль в икроножной мышце ношение удобной обуви. Травматологи рекомендуют носить кроссовки, на время болезни отказаться от использования туфлей на каблуках-шпильках.
Если причиной боли в икроножных мышцах является варикозная болезнь нижних конечностей, полезно пользоваться компрессионным трикотажем. Супинаторы, которые устанавливаются в обувь под подъём стопы, помогают скорректировать нарушения равновесия, которые влияют на походку и вызывают боль в икроножных мышцах.
При внезапном появлении острой боли в икроножных мышцах необходимо остановиться, прилечь на лавочку, подложив под ноги валик и вызвать скорую помощь. В этом случае пациент нуждается в консультации флеболога и оказании неотложной помощи. Острая боль в икрах, напоминающая удар кнутом, проходит после отдыха в течение нескольких минут. Если она появляется повторно, следует обратиться к ангиохирургу.
Упражнения, предотвращающие боли в ногах
Растягивание и укрепление икроножных мышц поможет предотвратить появление болей в будущем. Перед занятиями необходимо прогреть ноги. Лучше выполнять упражнения сразу после горячего душа.
Встаньте лицом к стене, коснитесь её ладонями. Носок одной ноги поставьте к пятке другой. Опираясь о пол пяткой «задней» ноги и чуть приподняв пальцы, согните колено «передней» конечности. Навалитесь на стену, упёршись в неё ладонями. Стойте в таком положении 30 секунд.
Сядьте на пол, вытянув ноги перед собой, пальцы смотрят вверх. Если удается дотянуться до пальцев ног, возьмитесь за них руками и тяните на себя, растягивая икроножные мышцы. Если дотянуться до пальцев ног не удаётся, можно зацепить полотенцем пальцы стопы и тянуть за концы 30 секунд.
Сидя на стуле, поднимайте и опускайте пятки. Можно подниматься на цыпочках, опускаться, опираясь о спинку стула или стол. Каждое упражнение повторяйте 20 раз, со временем доведите число повторов до 40. Если во время выполнения упражнения возникла боль в икроножной мышце, его надо прекратить выполнять.
Укрепление голени помогает снять боль в икроножной мышце. Насыпьте 1 килограмм риса в чулок и положите его на пальцы ног, сидя на стуле и согнув колени. Не отрывая пятки от пола, наклонитесь вперёд и подтяните пальцы к голени. Это упражнение укрепляет мышцы - разгибатели пальцев, в результате чего уменьшается нагрузка на икроножную мышцу.
Тейпирование
Икроножная мышца располагается по задней поверхности голени и состоит из двух головок, которые находятся параллельно друг другу. Они плавно переходят в ахиллово сухожилие, которое очень часто травмирует. Учитывая такое структурное строение для тейпирования икроножной мышцы реабилитологи Юсуповской больницы используют только Y-тейпы или лимфа-тейп. Y-тейпы более эффективны при растяжении или надрыве связки. Лимфа-тейп используют для ускорения рассасывания отёков и гематом после ушибов.
Тейп наклеивают при боли в икроножной мышце, вызванной ушибом мышечных волокон, растяжением икроножной мышцы, надрывами связок и мышечных волокон. Наклеивать тейп на икроножную мышцу при надрыве или растяжении икры можно снизу-вверх. При ушибе лимфа-тейп наклеивается сверху вниз. Перед наклеиванием тейпа сбривают волосяной покров и тщательно протирают поверхность голени спиртом.
Положение пациента должно способствовать растяжению мускулов голени – стопа должна быть в направлении на себя. Это можно делать, лёжа на животе, согнув ногу и направив стопу на себя, или стоя, отставив ногу назад и поставив пятку на пол.
Врач подбирает оптимальную длину тейпа. Она должна соответствовать анатомической длине икроножной мышцы с учётом процента растяжимости средней части эластичной ленты. Тейп располагают от подошвенной поверхности пятки до коленного сустава. Первые и последние 2-3 см наклеивают без натяжения. При растяжении икры создают натяжение 20-30%, а при ушибе тейп наклеивают вообще без натяжения.
Лучи тейпа должны располагаться соответственно расположению мышечных волокон в икроножной мышце – вдоль голени. При наличии признаков травмы ахиллова сухожилия в месте прикрепления к икроножной мышце, накладывают короткий тейп перпендикулярно оси голени.

Как лечится боль в икре левой или правой ноги
Если Вы чувствуете боли в икроножных мышцах, обращайтесь в Юсуповскую больницу. Врачи назначат противоотёчное и противовоспалительное лечение. После комплексного обследования с использованием рентгенографии, компьютерной и магнитно-резонансной томографии, анализов крови и мочи будет принято коллегиальное решение о терапии синдрома, который вызывает боль в икроножных мышцах.
Тяжёлые случаи заболеваний, которые вызывают боль в мышцах голени, профессора и врачи высшей категории Юсуповской больницы обсуждают на заседании экспертного совета. Ведущие неврологи, ревматологи, ортопеды, реабилитологи устанавливают точный диагноз и совместно вырабатывают тактику дальнейшего ведения пациента. Проводят комплексное лечение, направленное на устранение причины боли, механизмов развития патологического процесса и снятие болевого синдрома. Терапию проводят эффективными лекарственными средствами, обладающими минимальным спектром побочных эффектов.
После лечения пациентам предлагают комплексную программу реабилитации. Она позволяет получить все необходимые процедуры по стабильной цене и сэкономить деньги. При появлении боли в икроножной мышце звоните по телефону Юсуповской больницы, где контакт-центр работает ежедневно 24 часа в сутки без выходных и перерыва на обед. Врачи оказывают неотложную медицинскую помощь круглосуточно.
Растяжки на ногах. Причины и лечение растяжек на ногах
Растяжки на ногах можно увидеть довольно часто. В особенности данная проблема беспокоит женщин, а также подростков в период полового созревания. Растяжки на ногах представлены в виде тонких неровных линий на коже, по началу красного, фиолетового, а затем белого цвета. Чаще всего растяжки на ногах локализуются в области бедер. Разумеется, этот косметический дефект заставляет женщин прятать ноги, комплексовать и стесняться. Именно поэтому, растяжки на ногах требуют немедленного лечения.
После прохождения необходимого курса лечения женщины перестают стыдиться своих ног и наконец-таки могут подчеркнуть их красоту.

Причины растяжек на ногах
Причин, которые могут привести к появлению растяжек на ногах достаточно много. Большинство из них связаны с изменением гормонального фона. Ниже представлены основные причины растяжек на ногах:
- Беременность, неконтролируемая прибавка в весе во время беременности;
- Период полового созревания у подростков, когда происходит гормональный всплеск;
- Эндокринные заболевания (характерно появление веерообразных, широких и длинных растяжек);
- Быстрое похудение, или же наоборот, прибавка в весе (такого рода растяжки беспокоят и женщин, и мужчин).
Механизм образования растяжек на ногах следующий: из-за изменений гормонального фона происходят изменения в организме, под которые кожа не может также быстро подстроиться. Так при быстрой прибавке в весе кожа не успевает адаптироваться, в результате чего ее внутренние слои разрываются, а кровь заполняет такие надрывы, окрашивая раны в красный, фиолетовый цвет. Рассасываются такие повреждения спустя время, однако имеющиеся надрывы исчезнуть не могут. Так и появляются растяжки на коже белого цвета.
Лечение растяжек на ногах
Лечение растяжек на ногах проводиться несколькими методиками, самые эффективные из которых представлены ниже.
Мезотерапия — современный метод лечения в косметологии, позволяющий воздействовать на обменные процессы в коже, улучшить ее внешний вид, удалить растяжки на ногах, повысить тонус кожи. Мезотерапия — один из самых эффективных методов удаления растяжек на ногах, основанный на введение в кожу специальных препаратов, влияющих на микроциркуляцию крови в данной зоне, улучшая ее, нормализуя обменные процессы, цвет и тон кожи. Кроме того, действие данного метода направлено на саму рубцовую ткань, что приводит к бесследному удалению растяжек. Существуют инъекционные методы мезотерапии (применяются витамины и олигоэлементы, аминокислоты и пептиды, интралипотерапия Aqualyx) и аппаратные методы (безинъекционная мезотерапия, фракционная мезотерапия).
Эффективным способом лечения по удалению растяжек на ногах считается лазерная косметология. Применяются такие аппаратные методы как лазерный пилинг, лазерная шлифовка. Суть лазерной косметологии заключается в том, что лазер воздействует на фиброзную ткань, разрушая ее и стимулируя при этом деление новых клеток в данной зоне. Лазерная косметология позволяет удалить растяжки на коже ног, выровнять ее поверхность, а кроме того и нормализовать обменные процессы, происходящие в коже.

Кроме того, высокоэффективным методом удаления растяжек на ногах является пилинг.
Пилинг — позволяет удалить растяжки, сделать кожу гладкой, придать ей ровный тон. Существует химический пилинг с фруктовыми кислотами, гликолевый, салициловый пилинг, ретиноевый пилинг, ТСА пилинг, молочный пилинг. Суть химического пилинга заключается в том, что препарат воздействует на кожу на различном ее уровне, что позволяет ликвидировать растяжки различного генеза и придать коже здоровый цвет и ровный тон. Кроме того, активно применяется и лазерный пилинг, позволяющий добиться необходимого результата в кротчайшие сроки.
Лечить растяжки на ногах можно и применяя такой метод, как элос-терапия. Данный метод безболезненный, абсолютно безопасный, не имеет побочных эффектов. Действие элос-терапии направлено на разрушение соединительной ткани и активацию обменных процессов, а также улучшение кровотока и структуры кожного покрова. ELOS позволяет стимулировать регенеративные процессы в коже. После курса процедур, в коже запускаются механизмы, направленные на выработку эластина и коллагена. Результатом элос-терапии является разглаживание кожи, удаление растяжек, улучшение цвета и текстуры кожи.
Биоревитализация — метод основан на введении в кожу гиалуроновой кислоты (инъекционным способом или же с помощью лазера), действие которой направлено на заживление, увлажнение кожи, удаление растяжек, шрамов и рубцов, придание коже здорового цвета и ровного тона.
Ботулинотерапия — это косметологический метод лечения, который позволяет омолодить кожу, придать ей ровный тон, ликвидировать имеющиеся растяжки на ногах. При данном лечении применяются инъекции препарата токсина ботулизма (Ботокс, Диспорт, Ксеомин, Лантокс).
Подобрать конкретную методику для ликвидации растяжек на ногах Вам поможет наш опытный врач-косметолог. Ведь выбор метода лечения растяжек на ногах зависит от индивидуальных особенностей организма и в каждом случае будет различен.
Металлические растяжки на ногах
Техника лечения переломов ноги вытяжением
а) Показания для лечения перелома ноги вытяжением:
- Относительные показания: временная иммобилизация перелома, предотвращающая укорочение кости.
- Противопоказания: неконтактный пациент, нарушения сознания.
- Альтернативные операции: первичная фиксация кости; внешняя фиксация; использование только иммобилизации гипсовой повязкой.
б) Предоперационная подготовка. Предоперационное обследование: оценка функции конечности, чувствительности и кровоснабжения.
в) Специфические риски, информированное согласие пациента:
- Смещение
- Спицевой остеомиелит
- Изменение метода лечения
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, кровать для вытяжения, адекватное шинирование.
е) Оперативный доступ. Зависит от выбранного места.
ж) Этапы операции:
- Вытяжение бедра
- Вытяжение за пяточную кость
- Вытяжение за локтевой отросток
- Вытяжение за большеберцовую кость
- Введение спицы Киршнера
- Применение дуги для скелетного вытяжения Велера
- Направление тяги для вытяжения за большеберцовую кость
- Расположение для лечения скелетным вытяжением
- Расположение для вытяжения за пяточную кость
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Всегда проводите спицу для вытяжения от «опасной» (относительно повреждения нервов или сосудов) к «безопасной» стороне.
- У детей всегда прикладывайте тягу под контролем усилителя рентгеновского изображения (позволяет избежать повреждения эпифизарной пластины роста).
- Направление тяги всегда соответствует продольной оси конечности.
- Предупреждение: избегайте неправильного поворота.
и) Меры при специфических осложнениях. Инфекция спицевого хода: удалите спицу/стержень, возможен кюретаж и хирургическая обработка спицевого хода, открытое ведение раны; введите бусины с антибиотиком.
к) Послеоперационный уход при лечении перелома вытяжением:
- Медицинский уход: ежедневный клинический и, возможно, рентгенологический контроль положения перелома и осмотр мест выхода спиц.
- Активизация: после изменения метода лечения.
- Физиотерапия: немедленно для всех неиммобилизированных частей конечности.
- Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника лечения переломов ноги вытяжением:
1. Вытяжение бедра
2. Вытяжение за пяточную кость
3. Вытяжение за локтевой отросток
4. Вытяжение за большеберцовую кость
5. Введение спицы Киршнера
6. Применение дуги Велера для скелетного вытяжения
7. Направление тяги для вытяжения за большеберцовую кость
8. Расположение для лечения скелетным вытяжением
9. Расположение для вытяжения за пяточную кость
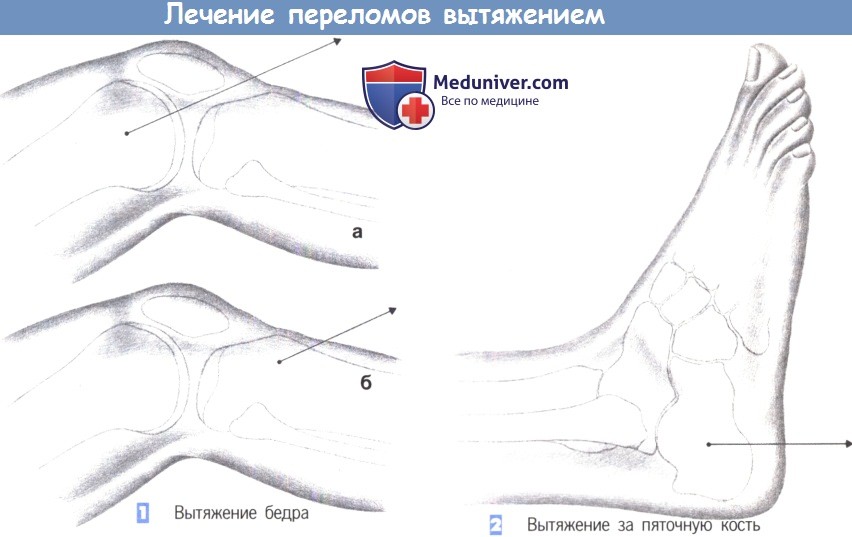
1. Вытяжение бедра. Вытяжение за надмыщелки бедра: обеспечивает непрерывное вытяжение при вертлужных переломах, переломах таза со смещением, вправленных вывихах бедра и переломах бедра у детей, начиная с трехлетнего возраста. Операция включает введение спицы Киршнера или стержня Штейнманна проксимальнее уровня верхнего края надколенника. Направление сверления - от медиальной к латеральной поверхности обеспечивает безопасность сосудов в бедренно-подколенном канале (а). Вытяжение за большеберцовую кость: показано для кратковременного дооперационного вытяжения переломов в области диафиза и шейки бедренной кости.
Выполняется широкая инфильтрация местным анестетиком площадки на латеральной поверхности большеберцовой кости, на 2 см кпереди от головки малоберцовой кости. Затем выполняется маленький прокол на 2 см кпереди от головки малоберцовой кости. Спица Киршнера или стержень Штейнманна вводится путем сверления, направленного от латеральной к медиальной поверхности, для защиты малоберцового нерва. Вес груза для вытяжения составляет 10-15% от массы тела пациента (б).
2. Вытяжение за пяточную кость. Применяется для лечения вытяжением переломов голени. Местноанестезирующее средство инфильтрируется по медиальной и латеральной стороне пяточной кости. Спица Киршнера или стержень Штейнманна вводится через медиальный прокол в латеральном направлении под прямым углом к продольной оси голени и параллельно земле. Сверление, направленное от медиальной к латеральной поверхности позволяет избежать повреждения задней большеберцовой артерии.
Это основное правило для любого лечения вытяжением - сверлить от «опасной» к «безопасной» стороне, учитывая, что тракционной спицей легче управлять в месте ее входа. Спица натягивается после приложения груза для вытяжения и скобы Велера. Масса груза для вытяжения составляет около 5% от массы тела пациента.
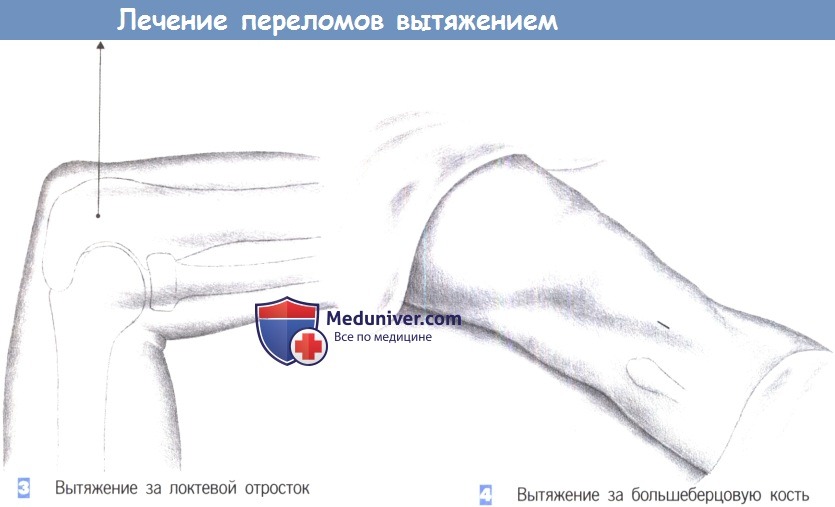
3. Вытяжение за локтевой отросток. Служит для лечения вытяжением переломов плеча у прикованных к постели пациентов. Спица Киршнера вводится под местным обезболиванием от локтевой к лучевой стороне (защита локтевого нерва), на 2 см дистальнее верхушки локтевого отростка при согнутом под углом 90° локте и немного пронированном предплечье. Тяга направлена непосредственно вверх (выше уровня головы) и соответствует продольной оси плечевой кости. Масса груза для вытяжения составляет около 2,5% от массы тела пациента.
4. Вытяжение за большеберцовую кость. Вытяжение за большеберцовую кость начинается с введения местного анестетика в область над латеральной поверхностью большеберцовой кости на 2 см кпереди от головки малоберцовой кости. Медиальная поверхность также должна быть обезболена. Надкостница площадки большеберцовой кости обнажается через небольшой разрез.

5. Введение спицы Киршнера. Спица Киршнера просверливается с латеральной стороны в медиальную (предупреждение: помните о малоберцовом нерве). Разрез с противоположной стороны над концом спицы Киршнера, выполненный прежде, чем спица покажется наружу, помогает избежать разрыва кожи.
6. Применение дуги Белера для скелетного вытяжения. После симметричного введения спицы накладывается дуга для скелетного вытяжения Белера, после чего спица жестко фиксируется к скобе и натягивается путем закручивания винта скобы.
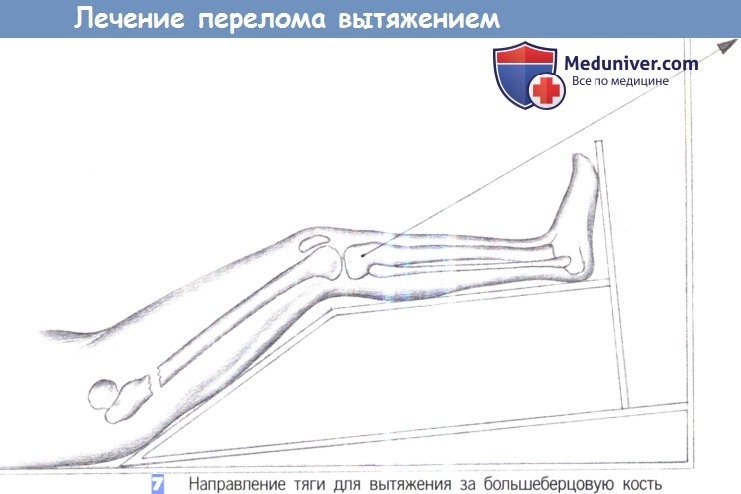
7. Направление тяги для вытяжения за большеберцовую кость. Нога помещается на шину, и в соответствии с продольной осью бедренной кости прикладывается вытяжение. Вытяжение через коленный сустав должно применяться только в течение короткого периода времени, чтобы не перегрузить связочный аппарат. Если требуется более длительное вытяжение, обязательно нужно перейти к вытяжению за надмыщелки бедра.
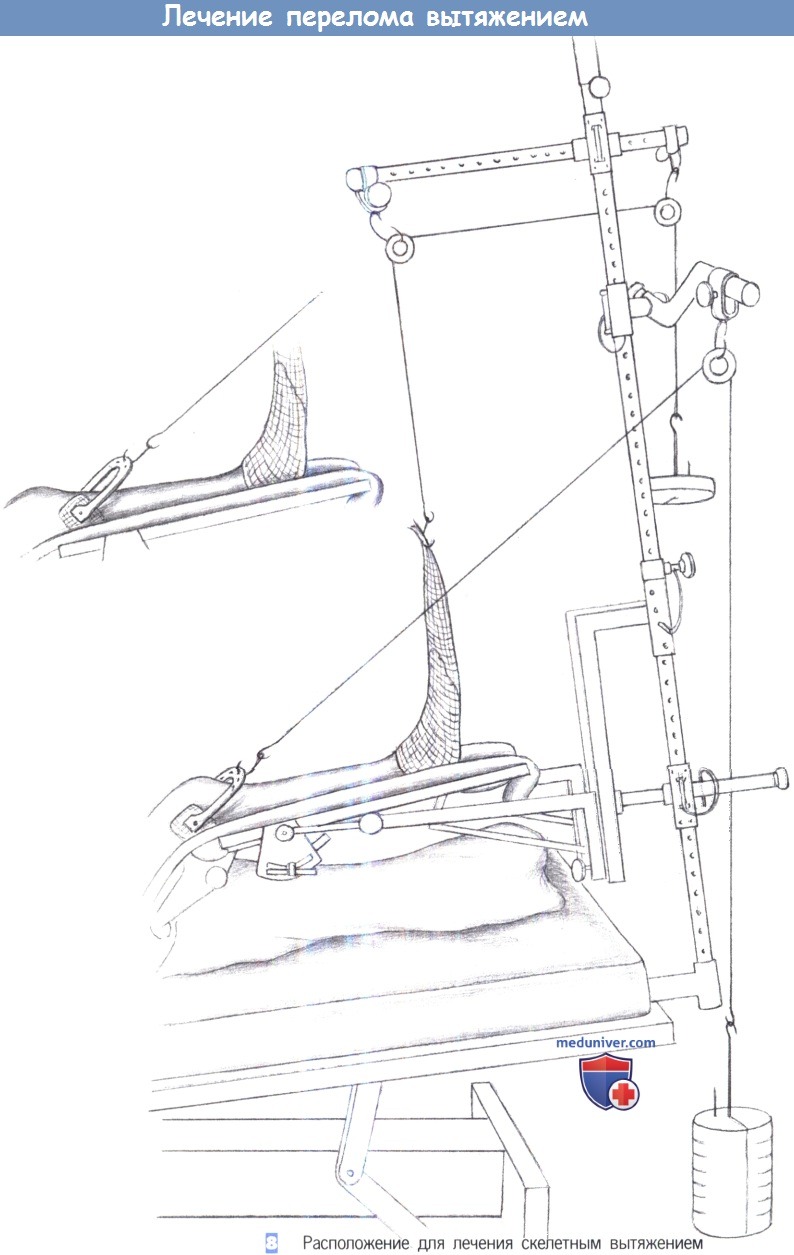
8. Расположение для лечения скелетным вытяжением. Чтобы достигнуть хорошего результата вытяжения, колено должно быть согнуто на 150-160°, что обеспечивается регулировкой шины для вытяжения. Контрактуры типа отвислой стопы можно избежать, надевая на стопу трубчатый бинт и прикладывая к нему тягу вдоль оси стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, состояние вращательного и осевого выравнивания, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
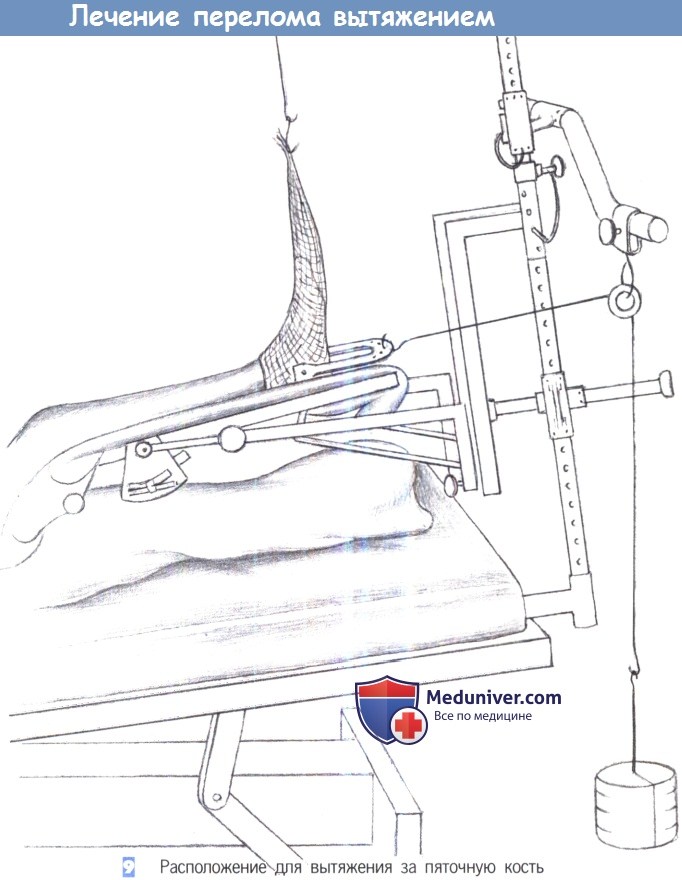
9. Расположение для вытяжения за пяточную кость. Вытяжение за пятку производится грузом с массой 5% от массы тела пациента. Трубчатый бинт на стопе с грузом массой 1 кг служит для профилактики контрактуры типа отвислой стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Боли из-за защемления седалищного нерва - как лечить дома?
Защемление седалищного нерва или ишиас - является неврологическим заболеванием, которое заключается в сжатии и последующем воспалении корешков либо самого нерва на уровне выхода из позвоночного канала, поясницы, ягодичной области, задней поверхности бедра. В связи с вышесказанным становиться понятно, что непосредственной причиной заболевания может стать любое явление или процесс, ведущий либо к отеку, либо к оказанию давления на окружающие ткани. Поэтому ишиас может сопровождать такие заболевания как радикулит, остеохондроз поясничного отдела позвоночника, грыжи межпозвоночного диска, опухоли в области поясницы, механические травмы позвоночника и окружающих нерв мышц, воспаление окружающих нерв тканей, сопровождающихся их отеком. Кроме того, воспаление седалищного нерва может наступить и без ущемления, из-за банального локального переохлаждения.
Чаще всего защемление седалищного нерва происходит при радикулите. Этим и объясняется наиболее распространенное описание начала заболевания: "начал поднимать тяжесть, резко дернулся, и тут как меня прострелит болью от поясницы до пятки". При радикулите происходит истончение межпозвоночных дисков, что ведет за собой "оседание" позвоночного столба и сужение межпозвоночных отверстий, откуда выходят корешки спинномозговых нервов. При резкой нагрузке происходит кратковременное сжатие корешков седалищного нерва с их повреждением, после чего возникает отек нерва, который способствует дальнейшей компрессии. Приступ заболевания длится до тех пор, пока не сходит отек и характеризуется болью в конечности и пояснице с пораженной стороны, нарушениями иннервации и нейротрофики бедра и голени, поэтому при длинных или частых приступах защемления седалищного нерва становится заметным изменение толщины конечности - пораженная нога становится более тонкой.
Несмотря на всю явную симптоматику и, зачастую, даже временную полную нетрудоспособность человека во время приступа ишиаса, больные редко обращаются к врачу. Это связано с тем, что в начальной стадии радикулита защемление седалищного нерва происходит не более одного-двух раз в год, длиться приступ около 3-4 дней, поэтому человек считает, что лучше пересидеть эти дни дома, либо ходит на работу приняв уйму обезболивающих препаратов. Правда, со временем приступы происходят все чаще и тяжелее, поэтому, чаще всего, больной к врачу попадает уже с застарелым трудноизлечимым заболеванием.
При защемлении седалищного нерва другого происхождения симптомы гораздо более выражены, зачастую возникают однократно и уже не пропадают, поэтому требуют срочного лечения в стационаре, иногда даже в хирургическом.
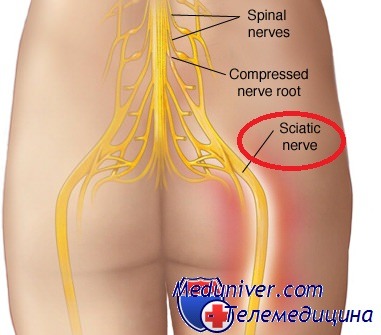
Непосредственную причину (например, радикулит) больной не может вылечить дома, эффективна лишь профилактика данного заболевания в виде лечебной физкультуры, массажа, мануальной терапии. Однако ослабить симптомы ишиаса в домашних условиях вполне по силам каждому.
В первую очередь, это прием нестероидных противовоспалительных средств (диклофенак натрия, индометацин, ибупрофен). Их благотворный лечебный эффект имеет две составляющие - во-первых, они непосредственно ослабляют боль при любом воспалении, обладая анальгезирующим действием. Во-вторых, они блокируют некоторые звенья процесса воспаления и ослабляют его, в случае защемления седалищного нерва это уменьшает проявления отека и снижает компрессию, что ведет к более быстрому выздоровлению. При приеме данных препаратов нужно соблюдать некоторую осторожность - как и почти все препараты этой группы они раздражают слизистую оболочку желудка и могут провоцировать гастриты и обострения язвенной болезни, поэтому попутно необходимо проводить терапию протекции слизистой желудка - принимать по одной капсуле Омепразола.
Для того чтобы немного защитить желудок можно вводить противовоспалительные лекарственные средства трансдермально (наружно). Очень хорошо себя зарекомендовали пластыри Олфен, содержащие диклофенак. Их использование приводит к тому, что действующее вещество проникает в организм малыми дозами и почти сразу попадает в очаг воспаления. Так обеспечивается максимальный лечебный эффект.

Наружно также можно принимать различные мази, кремы и гели, содержащие противовоспалительные, согревающие и отвлекающие компоненты. Примером противовоспалительного геля может служить "Диклак-гель", согревающей мази - "Финалгон". Согревающий эффект необходим для улучшения микроциркуляции в очаге воспаления, что приводит к более быстрому течению воспалительного процесса и, как следствие, к скорейшему окончанию приступа. Единственное что надо учитывать - нежелательно применять согревающие мази (равно как и согревающие компрессы) в первые 15-20 часов после начала защемления седалищного нерва, это приведет к более сильному приливу крови к месту поражения и усилению явлений отека и компрессии. Также полезно знать что эти мази нельзя смывать водой - это приведет к сильному жжению. Необходимо сначала обильно смазать участок применения растворителем на жировой основе (массажным маслом, в крайнем случае подойдет и обычное растительное) и только после этого промыть участок с мылом или гелем для душа.
Кроме того, наружно можно применять различные методы народной медицины. Они малоэффективны при очень резкой и сильной боли, однако ускоряют выздоровление и быстрее устраняют последствия защемления седалищного нерва. В первую очередь к этим методам относятся различные ванны - отвлекающие и согревающие (например, ванна с корнем хрена) или противовоспалительные (ванны с корой ивы или сосновой хвоей). Вода для ванн должна быть не горячей, а немного теплой и, как уже было сказано, все согревающие процедуры не рекомендуются в первые часы заболевания. Неплохие результаты показывает использование компресса с прополисом и медом. Кроме того, многие утверждают о целебном эффекте при радикулите пчелиного или змеиного яда. Но эти экстремальные виды лечения можно практиковать только после консультации врача.
Из общих методов лечения нужно отметить, что больной нуждается в физическом покое, тепле, хорошем и регулярном питании. Рекомендуется пить много жидкости, можно теплых настоев трав (например, мяты).
Защемление седалищного нерва - довольно распространенное состояние. Как было написано выше, оно может быть симптомом многих заболеваний, а его постепенное исчезновение до следующего приступа характерно только для радикулита. Поэтому если вы лечитесь дома, но эффекта нет более 7 дней - вам прямой путь к кабинет доктора, это может быть признаком опасных заболеваний.
Ушиб, растяжение, разрыв или перелом - как понять? Первая помощь
Признаки ушибов, растяжений, вывихов и переломов очень похожи между собой и поэтому многие теряют драгоценное время, пытаясь лечить разрывы связок и переломы в домашних условиях. Между тем, самостоятельно лечить, накладывая повязку или холодный компресс на больное место, можно только те травмы, если есть полная уверенность в том, что у пострадавшего нет перелома, разрыва или вывиха.
Ушибы - наиболее часто встречаемый вид повреждений, который может быть как самостоятельной травмой, так и сопутствующей другим более тяжелым, типа перелома, вывиха, повреждения внутренних органов и т.д. Обычно ушиб является следствием удара, нанесенного тяжелым предметом или падения с высоты. Чаще всего происходят ушибы кожи и подкожной клетчатки, однако встречаются и ушибы внутренних органов. Например, головного мозга, сердца, почек, печени и легких.
Основные симптомы ушиба - боль, припухлость, кровоизлияние в ткани, синяк и нарушение функции. Боль возникает сразу в момент получения травмы и может быть весьма значительной, спустя несколько часов боль стихает. Время появления гематомы на месте ушиба зависит от ее глубины. При ушибе подкожной клетчатки и кожи кровоизлияние происходит сразу, синяк становится виден уже через несколько минут, а при более глубоких кровоизлияниях синяк может появиться лишь на 2-3 сутки.
Нарушение функции при ушибе обычно происходит по мере нарастания отека и гематомы. Способность двигать поврежденной частью тела также теряется постепенно. Например, человек не может сам согнуть поврежденную ногу или руку из-за резкой боли, но если ему это делать помогает другой, то конечность сгибается, хотя это тоже болезненно. Этим ушибы отличаются от переломов и вывихов, при которых двигать травмированной конечностью невозможно сразу, как самостоятельно, так и с помощью другого человека.
Лечить ушибы можно и самостоятельно. Для уменьшения развития отека и гематомы сразу после травмы нужно наложить на поврежденное место холодный компресс и обеспечить ему покой. Можно ушибленное место поместить под холодную проточную воду, забинтовать мокрым полотенцем, приложить лед или бутылку с холодной водой. Для уменьшения движений в область суставов следует наложить давящую повязку, а затем конечность расположить на возвышенном положении.

Растяжения обычно возникают при движениях в суставе, которые несвойственны ему или превышают его физиологический объем. Чаще всего встречаются повреждения связки суставов, например, голеностопного при подворачивании стопы. Признаки растяжений сильно напоминают симптомы ушиба в области сустава: гематома, припухлость и боль. Но нарушение функции при растяжениях выражено ярче, чем при ушибе.
Для лечения растяжения нужно так же, как при ушибах, наложить на больное место холод и давящую повязку. Чтобы ускорить выздоровление, полезно использовать различные противовоспалительные и обезболивающие мази, гели и настойки. Например, диклофенак-гель, фастум-гель, кетопрофен, индовазин и т.д. Все препараты наносятся на место повреждения 2-3 раза в сутки, курс лечения - 10 дней.
Разрывы связок могут быть как самостоятельной травмой, так и сопровождать переломы и вывихи. Наиболее часто разрывы связок происходят в области коленного и голеностопного сустава. При разрывах также возникает сильная боль, отек, гематома и заметное ограничение функции сустава. Если разрыв связок сопровождается кровоизлиянием в полость коленного сустава, он становиться визуально опухшим и горячим на ощупь, а при нажатии на надколенник пальцами там чувствуется "пустота" глубиной 1-2 см, тогда как он должен сразу упираться в кость. Надколенник как бы "плавает" на поверхности жидкости, образовавшийся из излившей в сустав крови.
Разрывы мышц обычно происходят при сильной нагрузке: мощном ударе по сокращенной мышце или воздействии чрезмерной тяжести. При разрыве мышцы сразу же появляется резкая боль, а затем - припухлость и гематома, полная утрата функции. Например, при разрыве четырехглавой мышцы бедра пострадавший не может разогнуть ногу в колене, при разрыве бицепса плеча - ему не удается согнуть руку.
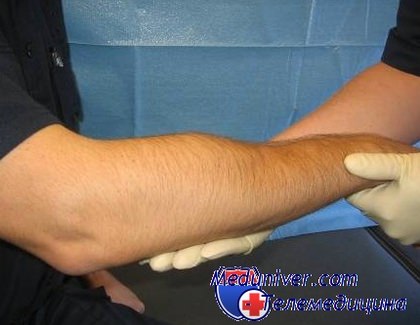
На практике чаще всего встречаются разрыв икроножной мышцы, четырехглавой мышцы бедра и двуглавой мышцы плеча. При неполном разрыве мышцы появляется сильная боль в зоне повреждения и гематома, но функция мышцы частично сохраняться. При полном разрыве на месте травмы появляется "ямка", а функция мышцы полностью отсутствует.
При разрыве сухожилия боль умеренная, в зоне повреждения также отмечается припухлость, а сгибать и разгибать сустав самостоятельно невозможно, хотя пассивные движения сохраняются. Например, при разрыве сухожилия сгибателя пальца, невозможно согнуть палец, но это легко делать, если помогает другой человек или врач.
Переломы - это частичное или полное нарушение целостности кости, возникающие при травмах или заболеваниях, приводящих к нарушению структуры костной ткани. В зависимости от степени повреждения кожных покровов переломы могут быть закрытыми и открытыми. Симптомы перелома - резкая боль в месте повреждения, нарушение функции, отек и гематома. Если перелом открытый, то имеются раны и кровотечение.
Вывод: если у вас нет уверенности в том, что у вас или вашего близкого обычный ушиб или растяжение, накладывайте иммобилизацию по правилам лечения перелома и вызывайте скорую помощь, чтобы врач-травматолог осмотрел место повреждения и поставил точный диагноз.
Видео №1: Неотложная помощь при открытом переломе
Видео №2: Первая и неотложная помощь при закрытом переломе
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Травматология"
Читайте также:
