Металлический осколок в ноге
Обновлено: 21.09.2024
Удаление инородного предмета из мягких тканей – это миниинвазивная операция, направленная на извлечение из разных частей тела посторонних предметов, проникших в ткани вследствие травмы. Подобные манипуляции выполняются в экстренном порядке. Объем оперативного вмешательства зависит от глубины проникновения, размера чужеродного тела и технической сложности его извлечения. Такие малые операции в хирургическом центре GMS Hospital выполняют опытные хирурги.
Врачи по специализации
Натрошвили Александр Гивиевич Медицинский директор GMS Hospital. Главный хирург клиники стаж с 2000 года Записаться
Подробнее о процедуре
Бытовые или полученные на производстве травмы, часто приводят к прониканию в мягкие ткани (кожу, подкожную клетчатку, мышцы) различных тел – осколков стекла и древесины, обломков игл и частиц металла, шипов растений и т.д. Небольшие предметы, к примеру, деревянную занозу, находящуюся в поверхностных слоях кожи, зачастую возможно удалить самостоятельно. Однако, во избежание еще большего травмирования тканей и развития воспаления и нагноения, подобные манипуляции лучше проводить в лечебном учреждении. Удаление чужеродных объектов из мягких тканей в центре хирургии GMS, выполняется быстро, безболезненно и с минимальным травмированием.
Почему посторонние объекты в мягких тканях нужно удалять
Такая, на первый взгляд, безобидная ситуация, как проникшая в ногу или руку заноза, небольшой осколок стекла, может окончиться серьезной воспалительно-гнойной реакцией, вплоть до развития флегмоны. Немалую опасность также представляет системное инфицирование и интоксикация организма. Поэтому, в данных ситуациях, нужно сразу принимать адекватные меры по удалению постороннего объекта.
Но если небольшие занозы и щепки, расположенные в поверхностных слоях кожи можно извлечь самостоятельно, естественно соблюдая все правила асептики, то с инородными телами, проникшими более глубоко, самостоятельно экспериментировать не стоит. Кроме того, домашнее удаление зачастую оканчивается лишь извлечением фрагмента чужеродного объекта, а другие частицы могут остаться незамеченными. Избежать подобных проблем можно своевременно обратившись к врачу, который быстро и профессионально удалит чужеродное тело и все его фрагменты из тканей.
Стоимость услуг
| Название | Цена |
| Удаление инородного тела из уха, носа, глотки | 11 536 руб. |
| Удаление инородного тела с рассечением тканей | 16 686 руб. |
| Консультация хирурга Натрошвили Александра Гивиевича | 5 000 руб. |
Как вынуть металлический осколок
Здравствуйте, папа пилил металлическую решетку болгаркой. От неё отскочил осколок и попал в грудь. Обратились в приемное отделение, достать не смогли. Пришёл на приём к хирургу, предложил попробовать достать с помощью магнита. На что хирург ответил " Ну, если хотите приходите, попробуем достать". Как так? Т. е. получается можно не доставать? Так и жить? А заражения не будет?
Теги: как вытащить осколок металла из руки магнитом, металлический осколок попал в руку, как вытащить металл из руки
Похожие и рекомендуемые вопросы
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.
Также не забывайте благодарить врачей.
Здравствуйте, если осколок остался в мягких тканях(подкожно-жировая клетчатка, мышцы), то можно не удалять. Возникнет или нет воспаление в данном месте покажет время, но переживать по данному поводу не стоит. Чаще всего данные образования капсулируются и все, беспокойства не представляет.
У меня незнаю насколько крупный или мелкий осколок от молотка отлетел в указательный палец ближе к казанку и уже как две недели рана затягиваеться а под кожей а точней глубже чем под кожей опохаль и нарыв два раза уже приходилось вскрывать рану и промывать перекисью водорода но не как не могу понять есть ли этот осколок там, и когда в скрываю гноя вроде как бы нет я не вижу лишь только кровь, как быть что делать?
Здравствуйте. Меня зовут Андрей Евсеев У меня в руке два осколка один давно около тридцати лет и он не мешает, другой около месяца, тот который больше в форме сердечка. Он доставляет некоторый дискомфорт при работе этой рукой. Осколок стальной, если поднести магнит видно как поднимается кожа в этом месте. Прокалывал пустой иглой и нащупал осколок, он находится на глубине примерно 5мм. Если двигать магнитом чувствуется как движется осколок. Обращался в травмпункт, где сделали снимок и направили в четвёртую больницу на Тульской в Москве. В Больнице предложили леч на пару неделек, но у меня работа и я отказался. Сделать операцию сразу они отказались и сказали, что ничего страшного, он со временем капсулируется так и живите с ним. Как лучше мне поступить? Стоит ли провести операцию самостоятельно, продезинфицировав руку и простерилизовав скальпель сделать надрез и попытаться извлечь осколок магнитом? Можно ли для анестезии использовать 0,5 проц. Новокаин?
Здравствуйте, можете даже не пытаться самостоятельно удалить инородное тело, вероятность этого практически 0
Существуют ли в Москве клиники, где можно удалить инородное тело из руки платно без госпитализации в день обращения и сколько это примерно будет стить?
Подскажите пожалуста попал в правую ляшку небольшой осколок от молотка зделали ренген хирург сказал что глубоковато сказал есть два варианта или резать или оставить может зарастет как поступить
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
Металлический осколок в ноге
Лечение боевой травмы. Принципы
Основным правилом является обширная и широкая хирургическая обработка ран. В этом отношении тактика лечения ничем не отличается от тактики, применявшейся в прошлом столетии, когда в ходе вооруженных конфликтов ранения конечностей всегда составляли 60-70% всех ранений. Принципы, использованные тогда, применяются и по сей день. Это агрессивное очищение ран с удалением всех инородных тел и нежизнеспособных тканей. Кроме того, при массивном разрушении тканей раны лучше всего оставлять открытыми.
Некоторые раны сами по себе являются достаточно открытыми и позволяют без труда оценить глубину повреждения, однако многие ранения представлены лишь небольшими колотыми ранами. Эти раны в значительной степени могут отличаться друг от друга в зависимости от энергии ранящего снаряда и, соответственно, глубины его проникновения. Некоторые раненые оказываются сплошь усеянными сотнями мелких поверхностных ранений осколками находившегося рядом материала, например, грунта или бетона. Эти ранения могут выглядеть довольно серьезно, однако зачастую они достаточно безобидны. Обрабатывая такие ранения, хирург не должен превращать раненого в «швейцарский сыр» в стремлении иссечь все раны и извлечь все осколки.
Достаточно просто промыть раны антисептиком и очистить щеткой. Поверхностные осколочные ранения обычно не требуют выполнения ревизии, однако необходимо решить, поверхностное ли это ранение, поскольку некоторые ранения могут выглядеть безобидно, хотя на самом деле таят в себе большую опасность для жизни раненого.
Первичная хирургическая обработка глубоких проникающих осколочных ранений основывается на проверенных временем хирургических принципах, к которым относят ограниченное продольное рассечение раны с иссечением нежизнеспособных тканей и удалением инородных тел. После этого раны обильно промываются и оставляются открытыми. Чтобы добиться адекватного доступа к глубоким отделам ран на конечности разрезы следует выполнять параллельно оси конечности. На сгибательной поверхности суставов во избежание развития сгибательных контрактур разрезы выполняются в косом относительно оси конечности направлении. Использование продольных разрезов в отличие от поперечных позволяет, при необходимости более широкого доступа, без труда продолжить их в проксимальном или дистальном направлении.
При обработке кожи достаточно лишь иссечения 1-2 мм краев поврежденной кожи. Следует избегать избыточного иссечения кожи; участки кожи с сомнительной жизнеспособностью следует повторно осмотреть во время следующей обработки раны. Поврежденная и загрязненная подкожная клетчатка обычно иссекается. Повреждения фасций обычно минимальны, чего нельзя сказать о мягких тканях, лежащих под ними. Разволокненные рваные участки фасций иссекаются, после чего фасция широко рассекается в продольном направлении, чтобы обеспечить широкий доступ к зоне повреждения тканей, заключенных в фасциальный футляр. Нервы и сухожилия не требуют обработки, за исключением экономного иссечения рваных или сильно разрушенных участков.
После хирургического удаления разрушенных и нежизнеспособных тканей рана обильно промывается, пока полностью не будет очищена. Для промывания ран предпочтительно использовать стерильный физиологический раствор, однако при его ограниченном количестве вполне подходящей альтернативой является питьевая вода. При невозможности закрытия раны местными тканями применение с этой целью методов пластической хирургии, закрытие раны кожными лоскутами во время первичной хирургической обработки нежелательно. Для предотвращения высыхания, некротиза-ции тканей и инфекционных осложнений рекомендуется закрытие местными тканями путем аккуратной мобилизации окружающих рану тканей. Альтернативным вариантом является применение повязок с физиологическим раствором.

Лечение ран после их первичной хирургической обработки также важно для предотвращения развития инфекции и последующего снижения частоты развития тяжелых осложнений и смертности, как и сама первичная хирургическая обработка. Рана должна в плановом порядке повторно обрабатываться и промываться в течение 24-72 часов, при необходимости обработка повторяется, пока рана не будет полностью очищена. В процессе этих операций наилучшим образом выявляются разграничение между живыми и нежизнеспособными тканями или признаки местного инфекционного процесса. При очищении раны желательно закрыть ее в течение 3-5 дней. Для отсроченного первичного закрытия раны (3-5 дней) необходимо, чтобы рана была чистая и закрытие раны достигалось без натяжения тканей.
При боевых ранениях последнее условие не всегда оказывается выполнимым. В настоящее время накоплен обширный опыт отсроченного закрытия ран и применения метода лечения с использованием отрицательного давления. В литературе имеются данные об успешном отсроченном закрытии ран на сроках 4-5 дней и при этом очень невысоких уровнях развития инфекционных осложнений. Боевые ранения мягких тканей довольно хорошо заживают вторичным натяжением и без значительного функционального дефицита. Окончательное закрытие ран с применением кожных трансплантатов и мышечных лоскутов в условиях театра боевых действий выполнять не следует.
Открытые переломы следует обрабатывать как можно раньше, как только позволит тактическая обстановка. Костные фрагменты, сохраняющие связь с мягкими тканями, и крупные свободные суставные фрагменты необходимо сохранить. Все нежизнеспособные деваскуляризированные костные фрагменты, размеры которых не превышают размера ногтя, и которые утратили связь с мягкими тканями, должны быть удалены. Концы костных фрагментов следует обрабатывать независимо друг от друга, при этом необходимо очистить костно-мозговой канал каждого фрагмента, а обнаженные поверхности костей промыть стерильными растворами.
Компартмент-синдром в боевых условиях встречается достаточно часто. Фасциальный дефект, образовавшийся вследствие ранения, не всегда обеспечивает полную декомпрессию фасциального футляра. К развитию компартментсиндрома часто приводят такие повреждения, как открытые и закрытые переломы, проникающие ранения тканей, сдавления конечностей, сосудистые повреждения, а также реперфузия тканей после восстановления целостности сосудов. Ранняя диагностика компартмент-синдрома классически основывается на следующих клинических признаках: несоответствующий тяжести повреждения болевой синдром, боль при пассивном растяжении мышц, напряжение и отек мышечно-фасциального футляра. При развитии необратимого повреждения клеток при компартмент-синдроме появляется ряд поздних клинических признаков: парестезии, отсутствие пульсации, бледность кожи и паралич.
Диагностика компартмент-синдрома строится на основании клинических данных и по возможности на измерении внутритканевого давления. Однако при подозрении на развитие компартмент-синдрома всегда лучше выполнить фасциотомию, поскольку последующее наблюдение в условиях различных этапов эвакуации будет далеким от идеала. В ходе фасциотомии для предотвращения развития инфекции очень важно удалить нежизнеспособные участки мышц, однако оценка их жизнеспособности зачастую оказывается нелегкой задачей. Если есть уверенность в том, что повторная хирургическая обработка раны будет выполнена в течение 24 часов, то приемлемой методикой будет тканесберегающая первичная обработка. Если повторная хирургическая обработка будет отложена более, чем на 24 часа, то первичная обработка должна быть более широкой. Последняя должна включать острое иссечение всех нежизнеспособных, тяжело поврежденных и лишенных кровоснабжения мышц. Метод «4С» (Contractility, Capacity to bleed, Color, Consistency — сократимость, кровоточивость, цвет, консистенция) для оценки жизнеспособности мышц может оказаться недостаточно надежным. Цвет — это последний по степени надежности признак повреждения мышц. Поверхность мышц может изменить свой цвет ввиду кровоизлияний под оболочки мышцы, вследствие ушиба или местного вазоспазма. Сократимость мышцы оценивается при наблюдении за сокращением мышцы в ответ на осторожный захват ее пинцетом или с помощью электрокоагулятора.
Консистенция мышцы может стать наилучшим признаком ее жизнеспособности. Живая мышца после захвата ее пинцетом быстро принимает свою первоначальную форму, если мышца остается деформированной, то ее жизнеспособность вызывает сомнение.
Раневая инфекция в условиях полевого госпиталя: все раны, полученные на поле боя, очень сильно загрязнены разного рода инородными материалами, к которым относятся грязь, фрагменты одежды, первичные и вторичные снаряды, которыми могут быть в том числе фрагменты тканей и костей других раненых. Поэтому бактериальное обсеменение раны также весьма высоко. Большинство боевых ран при отсутствии адекватного лечения на ранних сроках очень быстро нагнаиваются. Развитию инфекционных осложнений способствуют такие особенности боевой среды, как наличие нежизнеспособных тканей, загрязненные гематомы и отсрочка в эвакуации пострадавших.
Наиболее важным в эмпирическом лечении боевой раневой инфекции является хирургическое лечение. Последнее всегда включает раннее и полное иссечение всех нежизнеспособных тканей, удаление инородных тел, оно должно гарантировать, что все оставленные в ране ткани являются здоровыми, жизнеспособными и имеют хорошее кровоснабжение. При всех открытых ранения в настоящее время рекомендуется применение антибактериальных препаратов. Если после обработки в ране остаются ишемизированные ткани или инородные тела, то каждые 1-2 дня пациенту выполняются повторные обработки раны, пока не будет полной уверенности в том, что в ране остались лишь живые и чистые ткани. Другими инфекционными осложнениями в полевых условиях могут быть нозокомиальные инфекции, типичные для подразделений интенсивной терапии, например, пневмонии, связанные с продленной искусственной вентиляцией легких, или инфекции крови, одинаково часто встречающиеся в условиях полевых госпиталей. Диагностика и лечение таких инфекций в боевых условиях ничем не отличается от таковых, применяемых в гражданской медицине.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Металлический осколок в ноге
а) Определение:
• Объект внешнего происхождения, который удерживается в тканях организма
б) Визуализация инородного тела:
1. Общая характеристика:
• Лучший диагностический критерий:
о Рентгеноконтрастный объект неправильной формы на рентгенограмме, совпадающий по плотности с металлом, стеклом или пластмассой
о Линейный, гиперэхогенный объект с окружающим ободком на УЗИ
• Локализация:
о Наиболее часто в кистях, но может встретиться в любом месте
• Морфология:
о Объект (например, пуля, шуруп, скоба) часто распознается на основании рентгенологической картины
2. Рентгенологические данные инородного тела:
• При рентгенографии можно обнаружить 80% всех инородных тел
• Металл и стекло (даже бессвинцовое) являются рентгеноконтрастными относительно мягких тканей:
о Это заблуждение, что на рентгенограмме можно обнаружить только свинцовое стекло
о >90% стеклянных инородных тел видны на рентгенограммах, хотя иногда пропускаются
• Дерево и пластмасса часто имеют такое же поглощение, что и мышца/вода и не обнаруживаются на рентгенограммах:
о Лишь 15% деревянных инородных тел видны на рентгенограммах
о Большой фрагмент пористого дерева может содержать достаточно воздуха, что создает светлый дефект в мягких тканях
(Слева) На рентгенограмме в боковой проекции голеностопного сустава у мужчины 41 года с глубоким порезом после взрыва бутылки в мусорном прессе визуализируется крошечный осколок стекла на уровне травмы. На рентгенограмме обычно видны даже очень маленькие фрагменты стекла.
(Справа) На косой рентгенограмме визуализируется согнутый металлический гвоздь,проходящий через деревянный брусок и в среднюю фалангу третьего пальца. Обратите внимание на очень низкую плотность дерева, которое содержит значительное количество воздуха; небольшие деревянные инородные тела бывает сложно обнаружить на стандартных рентгенограммах. (Слева) На латеральной рентгенограмме визуализируется рентгеноконтрастное инородное вещество в мягких тканях ладонной поверхности указательного пальца. Травмы при использовании краскораспылителя с проникновением в кожу имеют такую типичную картину вследствие рентгеноконтрастного вещества у пациента. Краска может распространяться по межклеточному пространству на большие расстояния.
(Справа) На поперечном ультразвуковом снимке визуализируется ладонная поверхность дистального пальца у пациента с непрерывными выделениями в течение нескольких недель после укола шипом чертополоха. Легко заметить фрагмент 3,5-мм длинного шипа, который находится в гипоэхогенной отечной мягкой ткани. (Слева) При цветовой допплерографии у этого же пациента определяется повышенная васкуляризация, указывающая на умеренную воспалительную реакцию, ассоциированную с этим инородным телом.
(Справа) На рентгенограмме запястья в заднепередней проекции у юноши 17 лет, поступившего в психиатрическое отделение, визуализируются металлические инородные тела, которые он ввел в мягкие ткани тыла кисти. Обратите внимание на кончик шариковой ручки и две согнутые скрепки. Боковая проекция (не показана) подтвердила тыльную локализацию и сопутствующий отек мягких тканей.
3. КТ при инородном теле:
• Металл и стекло обладают высоким поглощением:
о Металл может вызвать появление значительных линейных артефактов
• Дерево изначально имеет низкое поглощение вследствие содержания воздуха:
о Длительно находящееся в организме дерево приобретает свойства высокого поглощения вследствие абсорбции компонентов крови и экссудата
4. МРТ при инородном теле:
• Обычно не требуется, но иногда полезна в острых случаях:
о Дорогой метод, занимает много времени
о Металл вызывает образование артефакта, может помешать определению точной локализации
о Другие вещества имеют различную видимость в острых случаях
о В ряде случаев полезна для планирования хирургического доступа
• Т1 ВИ FS + MR полезно при оценке осложнений инородного тела:
о Воспалительная реакция:
- Инородное тело более заметно как центральный дефект при контрастировании реактивной ткани
- Может быть полезной при выявлении небольших инородных тел на МРТ
- Полезна в подострый период
о Абсцесс
о Остеомиелит
о Гранулема
о Образование рубца
• Металлическое инородное тело → артефакт восприимчивости
• Дерево и стекло создают геометрические участки отсутствия сигнала, но не артефакт восприимчивости:
о Дерево имеет меньшую интенсивность относительно скелетной мышцы как на Т1 ВИ, так и Т2 ВИ частотах
• Не следует использовать для поиска металлических инородных тел в особенно важной локализации, например глаза или ЦНС
о Ферромагнитные материалы могут смещаться магнитным полем с катастрофическими последствиями
(Слева) На боковой рентгенограмме виден фрагмент металлической иголки , расположенный над пяточной костью. На основании этой одной проекции можно предположить, что иголка может находиться в кости или медиальнее или латеральнее нее.
(Справа) Рентгенография в осевой косой проекции выполнена у этого же пациента для определения локализации металлического фрагмента. Здесь можно видеть иголку расположенную латеральне латерального края пяточной кости и в прилежащих мягких тканях. В этом случае УЗИ будет также информативным. (Слева) На серии сагиттальных МР-томограмм T2W FS от латерального края к медиальному в стопе восьмилетней девочки, которая наступила на зубочистку несколько недель назад, виден удлиненный участок отсутствия сигнала, соответствующий деревянной палочке, окруженный гноем. Отек костного мозга в третьей плюсневой кости свидетельствует об остеомиелите.
(Справа) На серии продольных косых МР-томограмм Т2ВИ FS у этой же пациентки виден деревянный фрагмент, косо проходящий через стопу, и остеомиелит третьей плюсневой кости. (Слева) На осевой КТ у мужчины 33 лет после прокола деревянным фрагментом, отброшенного станком, который обрабатывает деревянные бруски, визуализируется деревянное инородное тело, проходящее через спинномозговой канал. В большинстве деревянных инородных тел присутствует значительное количество воздуха, а в этом случае наблюдается поглощение аналогичное воздуху вдоль входного пути.
(Справа) На сагиттальной КТ с реформатированием у этого же пациента видна часть деревянного инородного тела и переломы позвонков.
5. УЗИ при инородном теле:
• Высокочастотные датчики (↑ разрешения, ↓ проникновения) более чувствительные, чем низкочастотные:
о Квалификация исследователя является ограничивающим фактором
о При острой травме открытая рана и повреждение тканей может ограничить доступ и оценку посредством УЗИ
о Сообщалось, что воздух и кальцификаты приводят к ложноположительным результатам в остром случае
• Все инородные тела изначально гиперэхогенные:
о Деревянные инородные тела со временем становятся менее эхогенными:
- 87% чувствительности и 97% специфичности для деревянных инородных тел при размере 2,5 мм
- 93% и 97%, соответственно, для 5-мм деревянных инородных тел
• Более заметны вследствие гипоэхогенного ободка грануляционной ткани, отека или кровотечения:
о Ободок обычно образуется через > 24 часа после внедрения инородного тела
• Эхографические артефакты могут быть полезны при идентификации:
о Объекты с неровной поверхностью (например, дерево) имеют четкую заднюю акустическую тень
о Объекты с гладкой поверхностью (например, стекло, металл) имеют нечеткую тень и артефакты реверберации
о Пластмассовые инородные тела менее эхогенные, но имеют выраженную заднюю тень и обычно визуализируются
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенограммы в нескольких проекциях для определения локализации инородного тела:
- Недорого
- Быстро
- Лучевая нагрузка низкая в конечностях
о УЗИ является следующим этапом при отрицательном результате рентгенографии:
- Интраоперационное эхографическое сопровождение также можно использовать во время хирургического удаления
- Особенно, в подостром случае для оценки внедрившегося фрагмента (например, осколок, игла)
• Рекомендация по протоколу:
о Рентгенография мягких тканей (т.е. низкие кВ и высокие мА) может быть более чувствительной при небольших неметаллических инородных телах
(Слева) На боковой рентгенограмме визуализируется большой металлический гвоздь в проекции коленного сустава. По этой одной проекции невозможно понять, проникает ли гвоздь в мыщелки бедра или находится в коленном суставе.
(Справа) Косая рентгенограмма у этого же пациента свидетельствует, что гвоздь может находиться в суставе, но отсутствие пересечения гвоздя с мыщелками бедра исключает возможность его проникновения в дистальный эпифиз бедра. (Слева) На передне-задней рентгенограмме у этого же пациента видно, что гвоздь проходит через внесуставные латеральные мягкие ткани. Отсутствие воздуха в полости сустава при этом исследовании также является ключевым моментом, указывающим, что объект не проник в суставную полость.
(Справа) На сагиттальной МРТ Т1ВИ у пациента, который наступил на стекло, определяется треугольная область отсутствия сигнала между двумя маркерами на коже. На рентгенограммах инородное тело не было обнаружено. На Т1ВИ иногда сложно выявить инородное вещество без использования внутривенного контрастирования. (Слева) На фронтальной МРТ PDВИ FS у этого же пациента определяется отсутствие сигнала прямоугольной формы в мягких тканях подошвы стопы, окруженной легким реактивным отеком. Реакция мягких тканей вокруг внедренного объекта может помочь выявить его на чувствительных к жидкости частотах, но может отсутствовать в течение нескольких дней после травмы.
(Справа) На сагиттальной МРТ Т1 C+FS у этого же пациента определяется постконтрастное усиление сигнала реактивной грануляционной ткани вокруг фрагмента, что делает его значительно заметнее.
в) Дифференциальная диагностика инородного тела:
1. Артефакт рентгеновской пленки с усиливающим экраном:
• Не удастся провести триангуляцию до постоянной анатомической локализации
• Современные цифровые рентгеновские системы не дают лучшего результата
2. Имплантированные объекты:
• Хирургический шов, клипса или скобка
г) Патология:
1. Общая характеристика:
• Этиология:
о Инородные тела конечностей почти всегда обусловлены проникающей травмой
- Может проявиться остро, особенно, в отделение интенсивной терапии
- Незаживающая рана, стойкая боль, выделения из раны вынуждают пациента обратиться за первичной медицинской помощью через неделю после удаления инородных тел (например, осколок, игла)
о Краскораспылители и шприц-прессы вызывает множество травм пальцев ежегодно:
- Указательный палец повреждается наиболее часто, поскольку его располагают над отверстием разливочного стакана
- Вводимое под давлением содержимое пробивает канал в мягких тканях:
Канал обычно следует за влагалищами сухожилий сгибателей в ладонь
- Разбавитель масла или краски вызывает образование рентгенопрозрачной полоски
- Краситель обычно рентгеноконтрасгный, проходит между тканевыми плоскостями
• Сопутствующие патологические изменения:
о Переломы, травма сосуда/кровотечение или травма нерва при проникающей травме
2. Макроскопические и хирургические особенности:
• Дерево: 36%
• Стекло: 23%
• Металл: 20%
• Другое (пластмасса, камень и т.д.): 21%
д) Клинические особенности инородного тела:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и/или опухоль
о В некоторых случаях без симптомов:
- Случайная находка при исследовании, проведенном по другой причине
• ± анамнез проникающей травмы со слов пациента
• Пропущенные инородные тела являются лидирующими причинами жалоб на врачебные ошибки у врачей дежурного отделения:
о Лечащие врачи пропускают 38% инородных тел при оказании первой помощи
о 13% проявляются в виде осложнения
• Среднее время удержания инородного тела: 7 месяцев:
о 43% удаляется в течение одной недели
о 11% сохраняется > 1 года
2. Демография:
• Эпидемиология:
о 40% инородных тел в кисти (самое частое место) связаны с трудовой деятельностью
3. Течение и прогноз:
• Может перемещаться локально
• Осложнения:
о Инфекция
о Замедленное заживление раны
о Образование гранулемы
о Повреждение нервно-сосудистого пучка вследствие местной воспалительной реакции
о Потеря функции
о Может проникнуть в кровеносный сосуд и попасть в сердце ± малый круг кровообращения
4. Лечение:
• Инородное тело можно оставить на месте, если оно неподвижно, клинически не проявляется, не угрожает функции ± трудно удалить вследствие малого размера
• Следует удалить, если оно вызывает реакцию, крупное, причиняет дискомфорт пациенту или находится около жизненно важных структур:
о Постоянные выделения, инфекция часто требуют визуализации и удаления
е) Диагностическая памятка:
1. Следует учесть:
• Предшествующий эпизод проникающей травмы
2. Советы по интерпретации изображений:
• Триангулируют расположение инородного тела, по меньшей мере, в рентгенографических проекциях
3. Рекомендации по отчетности:
• Измеряют размер объекта
• Описывают среднюю глубину от поверхности кожи, отношение к анатомическим ориентирам:
о Особенно, на УЗИ, которые могут быть не ясны направившему врачу
Металлический осколок в ноге
Колотые раны стопы. Диагностика и лечение
Колотые раны стопы — проблема сложная. Обычно их лечат очень поверхностно, в то время как лечение должно быть более активным. Авторы рекомендуют зондировать все раны стопы, мотивируя это тем, что в глубине колотой раны можно обнаружить частицы деревянного инородного тела. Краска или повышенное содержание воды в дереве дают на рентгенограмме ослабленную тень и в этом случае его трудно выявить.
Стекло, металл или другие инородные тела обычно хорошо видны на рентгенограммах. Исходя из этого, авторы полагают, что рентгенографическое исследование следует провести при любой колотой ране. Самыми частыми бактериальными возбудителями раневой инфекции являются стафилококк и стрептококк.
При стафилококковой инфекции обычно образуется абсцесс с характерным кремовым или желтым содержимым. Пенициллиноустойчивым больным можно назначить эритромицин или клиндамицин. Для стрептококковой инфекции характерны болезненность и покраснение кожи.
Остеомиелит после колотых ран стопы может быть вызван попаданием в рану синегнойной палочки, он описывается ниже. После длительного пребывания инородного тела в колотой ране стопы наблюдались случаи формирования эпидермальных кист.
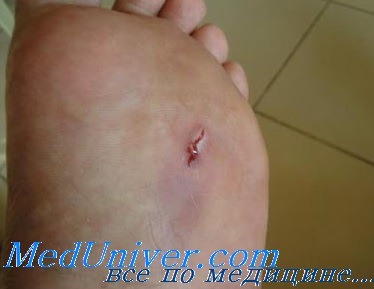
Остеомиелит или какая-либо клинически значимая инфекция при колотых ранах стопы встречается редко. Тем не менее это состояние все же возникает, и широкое признание этой нозологической единицы поможет в его профилактике и ранней диагностике. Колотые раны стопы могут иметь серьезные последствия.
Johaanson описал 11 больных с остеомиелитом при колотых ранах различной этиологии, a Houston и соавт. обследовали 2583 больных, поступивших в отделение неотложной помощи с колотыми ранами различной локализации, и установили, что 10% из них перенесли позже инфекционный процесс. В наблюдении Fitzgerald и соавт. у 132 из 774 обследованных детей с колотыми ранами был панникулит (целлюлит), а 16 перенесли остеомиелит.
Попавшими в раны предметами были иглы, гвозди, деревянные щепки, колючки и зубочистки (нередко с частью одежды), которые еще до поступления больного в отделение неотложной помощи обломились ниже уровня кожи. В большинстве случаев инфекция была вызвана синегнойной палочкой или смешанной флорой.
Для клинической картины характерно то, что у больного, наступившего на гвоздь за 2—3 нед до поступления, правильно леченного и с видимым улучшением, позже начинается усиление боли в месте укола без признаков общего заболевания. В месте укола отмечаются местный отек, покраснение и болезненность. У некоторых больных лихорадочного состояния может не быть, у других отмечается субфебрильная температура, слегка повышенная СОЭ при числе лейкоцитов, не превышающем нормы. На рентгенограммах определяется картина остеомиелита.
Лечение этих больных включает введение физиологического раствора в место укола с последующей аспирацией для удаления возбудителя. Антибиотиком выбора в большинстве случаев является гентамицин, поскольку он эффективен против штаммов синегнойной палочки. Если в ране развилась инфекция, тактика должна быть активной и включать хирургическую ревизию раны, иссечение, промывание, удаление инородных тел и применение антибиотиков. Ниже приведены ключевые моменты в лечении колотых ран стопы.
Ключевые моменты в подходе к лечению колотых ран стопы:
1. Все колотые раны с подозрением на наличие инородного тела требуют рентгенологического исследования.
2. При промывании колотых ран следует использовать йодоформ вместо гексахлорофена, оказывающего бактериостатическое действие.
3. При показаниях следует провести профилактику столбняка.
4. Если рана глубокая и врач подозревает, что дном ее является кость, или она сообщается с полостью сустава, или, возможно, там осталось инородное тело, показана ревизия раны или иссечение раневого канала.
5. Не следует закрывать сильно загрязненные раны.
6. При наличии глубокой раны следует взять отделяемое на посев и по показаниям назначить антибиотики широкого спектра действия.
7. При колотых ранах рекомендуется иммобилизация конечности, ее приподнятое положение и тщательное наблюдение во избежание развития инфекционного процесса.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:
