Металлические скобы в легких
Обновлено: 06.10.2024
Ушивание раны легкого. Шов Тигеля. Шов Фридриха. Шов Гарре—Талька. Швы трахеи и бронхов.
Ушивание раны легкого. Трудность наложения шва на ткань легкого обусловлена анатомическими особенностями его строения. Малая толщина висцеральной плевры, отсутствие мощного соединительнотканного каркаса, выраженное развитие эластической ткани и сосудистой сети приводят к тому, что после прокола ткани раневой канал расширяется и вокруг нити, проведенной через ткань, выходит воздух, а из разрушенных сосудов просачивается кровь. Часто при попытке крепко затянуть узел нить прорезает ткани, вызывая дополнительные повреждения.
Шов, наложенный на легкое, должен обеспечивать герметичность и гемостаз. Для достижения гемостаза шов необходимо накладывать на всю глубину раны. Герметичность шва достигают путем широкого соприкосновения висцеральной плевры.
Шов Тигеля используют при ушивании больших лисиных ран. Непосредственно под плеврой. отступя несколько миллиметров от края раны, параллельно ей проводят кетгутовую нить.

Такую же нить проводят параллельно другому краю раны. Затем накладывают отдельные узловые шелковые швы. причем иглу вка лывают и выкалывают за кетгутовыми нитями, которые предотвращают прорезывание швов при затягивании узлов.
Шов Фридриха — плевральный погружной шов выполняют при ушивании небольших ран.
Атравматическую иглу с тонкой шелковой нитью вкалывают со стороны плевры на расстоянии 5—8 мм от края раны, а выкалывают на расстоянии 1—3 мм от края раны. Затем иглу вкалывают на расстоянии 1—3 мм от противоположного края и выкалывают на расстоянии 5—8 мм. При завязывании узла достигается широкое соприкосновение поверхности висцеральной плевры. Недостатком шва является то, что он не обеспечивает надежный гемостаз.
Шов Гарре—Талька. Иглу вкалывают со стороны плевры на расстоянии 1,1—1,3 см от края раны, выкалывают на расстоянии 0,5—0,6 см. Затем нить проводят у самого края раны со стороны плевры на всю глубину раны и выводят у противоположного края раны. Отступив от него на 0,5—0,6 см, снова прокалывают плевру и подлежащую ткань легкого, выкалывая иглу на расстоянии 1,1 —1,3 см от края paны. При завязывании узла края раны сближаются и происходит широкое соприкосновение поверхностей плевры. Шов обеспечивает хороший гемостаз и достаточную герметичность раны.
Швы трахеи и бронхов.
Особенностью строения трахеи и бронхов является неоднородность их стенки. Под адвентициальной оболочкой, покрывающей трахею и бронхи снаружи, располагается волокнисто-хрящевая оболочка, состоящая из хрящевых полуколец. Свободные задние концы хрящей соединены пучками гладких мышечных клеток, которые вместе с эластическими и коллагеновыми волокнами образуют перепончатую стенку. Хрящи соединены между собой кольцевидными связками, переходящими кзади в перепончатую стенку. Слизистая оболочка располагается на подслизистой основе. В бронхах эта основа выражена слабо, вследствие чего слизистая оболочка может собираться в продольные складки.
Постоянное инфицирование слизистой оболочки, низкая регенеративная способность структур стенки трахеи и бронхов, обусловленная как разнородностью их гистологического строения, так и особенностями кровоснабжения, создают определенные трудности при оперативных вмешательствах на этих структурах.
Швы, накладываемые на трахею и бронхи, должны обеспечивать герметичность раны; не вызывать расстройства кровообращения по линии шва; сохранять достаточную прочность в течение длительного времени; не вызывать сужение просвета воздухоносных путей.
Целесообразным является разделение швов трахеи и бронхов на: а) швы, накладываемые с целью остановить проходимость дыхательных путей; б) швы, накладываете на культю трахеи, бронха. Необходимость наложения швов на трахею и бронхи с целью восстановить проходимость дыхательных путей возникает при повреждении трахеи и бронхов; трахеотомии и бронхотомии; окончатой резекции трахеи и бронхов; циркулярной резекции трахеи и бронхов. На культю бронха швы накладывают при пульмонэктомии и резекции легких.
В качестве шовного материала используют хромированный кетгут, тонкие капроновые, лавсановые, арселоновые, супрамидные нити (№ 0,1). Швы лучше накладывать круглыми атравматическими иглами. При использовании режущих игл в стенке остается отверстие, через которое может просачиваться воздух. При трахеостомии (бронхостомии) разрез стенки производят косо или продольно в перепончатой части или через кольцевидную связку. Рану ушивают узловыми швами с захватом всех слоев. Расстояние между швами не должно превышать 3—5 мм. Узлы завязывают только снаружи.
При небольших окончатых резекциях (обычно клиновидной формы) образовавшийся дефект стенки ушивают в поперечном направлении узловыми швами. В шов захватывают только межхрящевую часть или же нить проводят через середину хрящевого кольца. Вначале Для лучшей адаптации соединяемых краев накладывают провизорный П-образный шов на середину дефекта, затем приступают к наложению швов с краев.
Расстояние между швами должно составлять 3—5 мм. Узлы завязывают только снаружи. Линию шва часто укрепляют полоской плевры.
Сегментарные бронхи перевязывают лигатурой. Дистальнее лигатуры бронх прошивают и нить завязывают с обеих сторон. Периферический отдел бронха зажимают зажимом, по браншам которого бронх пересекают. Культю бронха погружают в ложе удаленного сегмента.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Металлические скобы в легких
Субдолевая резекция легкого на рентгенограмме, КТ
а) Терминология:
• Анатомическая субдолевая резекция (сегментэктомия): удаление одного и более сегментов и диссекция артерии, вены и бронхов
• Неанатомическая субдолевая резекция (клиновидная): удаление периферической части легкого, содержащей патологическое образование, без удаления структур корня легкого
б) Лучевые признаки субдолевой резекции легкого:
• Рентгенография:
о Хирургические скобы: рентгеноплотная линия (металлической плотности)
о Признаки объемного уменьшения легкого или торакотомии
• КТ:
о Хирургические скобы: в аксиальной плоскости могут имитировать кальцифицированные гранулемы: при мультипланарной реконструкции и в режиме MIP характеризуются линейной формой
о Утолщение прилежащих отделов плевры (послеоперационные изменения)
о Визуализация мягких тканей вблизи хирургических скоб (часто):
- При узловом или массивном характере изменений следует заподозрить местное рецидивирование
(а) Пациент, перенесший субдолевую резекцию по поводу периферического рака легкого на ранней стадии. При прицельной рентгенографии органов грудной клетки в ПП проекции определяются вертикально ориентированные металлические скобы. Также выявляются изменения в заднем отрезке ребра слева, обусловленные торакотомией.
(б) У этого же пациента на совмещенных изображениях при КТ с контрастным усилением в аксиальной плоскости (слева)и на реконструкции в кососагиттальной плоскости в режиме MIP (справа) хирургическая скоба выглядит соответственно в виде небольшого плотного узелка и в виде линейной структуры Хирургическая скоба в аксиальной плоскости может имитировать кальцифицированный узелок. (а) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при КТ с контрастным усилением (слева) и в режиме MIP (справа) в средней доле определяется небольшое узловое образование металлической плотности. Е Я в режиме MIP видна линейная структура данного образования.
(б) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при нативной КТ (слева) и ФДГ-ПЭТ (справа) вокруг хирургических скоб визуализируется мягкотканный компонент со спикулообраз-ным контуром, который интенсивно накапливает ФДГ. Картина соответствует местному рецидивированию.
в) Дифференциальный ряд наиболее частых заболеваний:
• Кальцифицированная гранулема
г) Клинические аспекты:
• Субдолевая резекция и лобэктомия:
о Лобэктомия является золотым стандартом лечения при немелкоклеточном раке легкого на ранней стадии
о Методы характеризуются сходными показателями смертности в раннем послеоперационном периоде
о Субдолевая резекция: 1 риск развития осложнений и I длительность госпитализации
о Недавний метаанализ: значительной разницы в показателях выживаемости между субдолевой резекцией и лобэктомией или между сегментэктомией и лобэктомией не выявлено
• Субдолевая резекция:
о Выполняется в некоторых случаях при раке легких:
- Анатомическая субдолевая резекция
- Неанатомическая субдолевая резекция
о Карциноидная опухоль периферической локализации
о Метастазэктомия
Признаки субдолевой резекции легкого на рентгене, КТ
а) Терминология:
1. Синонимы:
• Клиновидная резекция (неанатомическая субдолевая резекция)
• Сегментэктомия (анатомическая субдолевая резекция)
2. Определение:
• Анатомическая субдолевая резекция (сегментэктомия): удаление одного и более сегментов; требует диссекции соответствующих артерии, вены и бронхов
• Неанатомическая субдолевая резекция (клиновидная): удаление периферической части легкого, содержащей патологическое образование, без удаления структур корня легкого
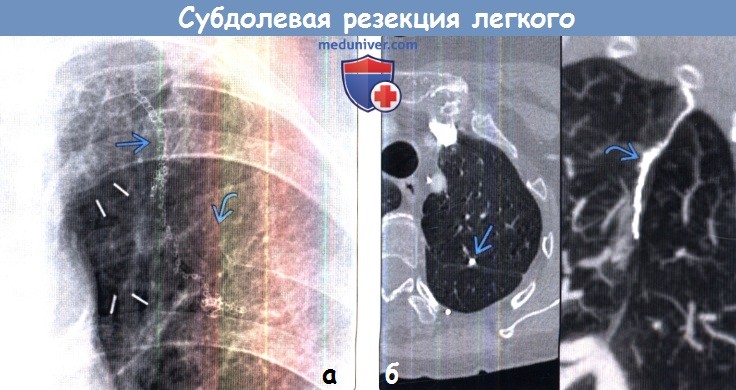
(а) Пациент, перенесший субдолевую резекцию по поводу периферического рака легкого на ранней стадии. При прицельной рентгенографии органов грудной клетки в ПП проекции определяются вертикально ориентированные металлические скобы. Также выявляются изменения в заднем отрезке ребра слева, обусловленные торакотомией.
(б) У этого же пациента на совмещенных изображениях при КТ с контрастным усилением в аксиальной плоскости (слева)и на реконструкции в кососагиттальной плоскости в режиме MIP (справа) хирургическая скоба выглядит соответственно в виде небольшого плотного узелка и в виде линейной структуры Хирургическая скоба в аксиальной плоскости может имитировать кальцифицированный узелок.
б) Лучевые признаки:
1. Рентгенография после субдолевой резекции легкого:
о Хирургические скобы:
- Рентгеноплотная линия шва (металлической плотности)
- Может имитировать кальцифицированные гранулемы
о Признаки объемного уменьшения легкого (например, высокое стояние купола диафрагмы, смещение средостения)
о Признаки торакотомии (например, переломы или деформация ребер)
2. КТ после субдолевой резекции легкого:
• Хирургические скобы:
о В аксиальной плоскости могут имитировать кальцифицированные гранулемы
о При мультипланарной реконструкции (т.е. в сагиттальной и коронарной плоскостях) характеризуются линейной формой; режим MIP позволяет более детально разглядеть структуру хирургического шва
о Утолщение прилежащих отделов плевры (послеоперационные изменения)
• Визуализация мягких тканей вблизи хирургических скоб (часто):
о Обычно вследствие ателектаза или рубцевания
о При узловом или массивном характере изменений следует заподозрить местное рецидивирование:
- Динамический контроль при КТ позволяет выявить изменения в размере
- При ФДГ-ПЭТ/КТ определяется повышенный уровень поглощения ФДГ
в) Дифференциальный ряд заболеваний:
1. Кальцифицированные гранулемы:
• Имеют узловую структуру в аксиальной плоскости и при мультипланарной реконструкции
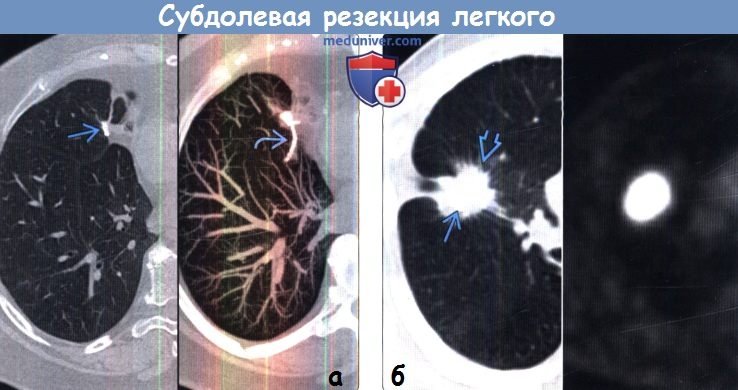
(а) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при КТ с контрастным усилением (слева) и в режиме MIP (справа) в средней доле определяется небольшое узловое образование металлической плотности. Е Я в режиме MIP видна линейная структура данного образования.
(б) Пациент, перенесший субдолевую резекцию. На совмещенных изображениях при нативной КТ (слева) и ФДГ-ПЭТ (справа) вокруг хирургических скоб визуализируется мягкотканный компонент со спикулообраз-ным контуром, который интенсивно накапливает ФДГ. Картина соответствует местному рецидивированию.
д) Список литературы:
1. Asamura Н: Role of limited sublobar resection for early-stage lung cancer: steady progress. J Clin Oncol. 32(23):2403-4, 2014
2. Cao C et al: Meta-analysis of intentional sublobar resections versus lobectomy for early stage non-small cell lung cancer. Ann Cardiothorac Surg. 3(2): 134-41, 2014
3. Fox M et al: Surgical management of pulmonary carcinoid tumors: sublobar resection versus lobectomy. Am J Surg. 205(2):200-8, 2013
4. Kaifi JT et al: Indications and approach to surgical resection of lung metastases. J Surg Oncol. 102(2):187-95, 2010
Несостоятельность культи бронха
Несостоятельность культи бронха – осложнение лоб-, билоб- или пульмонэктомии, представляющее собой дефект швов, наложенных на культю, и обеспечивающее прохождение воздуха в плевральную полость, экссудата – в бронхи и трахею. Проявляется болями на стороне операции, кашлем с обильным отделением кровянистой жидкости, одышкой, лихорадкой, подкожной эмфиземой. Диагностируется на основании клиники, данных лучевых методов исследования лёгких, бронхоскопии. Для закрытия дефекта культи выполняется бронхоскопия с электрохимической коагуляцией или реторакотомия с торакопластикой или реампутацией бронха.
МКБ-10
Общие сведения
Несостоятельность культи бронха является тяжёлым осложнением хирургической резекции лёгкого или пульмонэктомии, приводящим к появлению бронхиального свища. Развивается у 2-30% больных, прооперированных по поводу различных заболеваний лёгких. Справа встречается в 5 раз чаще, чем слева. Занимает первое место в структуре послеоперационной летальности в торакальной хирургии. При расхождении швов главного бронха этот показатель составляет 50-70%. Чем шире просвет ампутированного бронха, тем выше риск появления дефекта швов и сложнее лечение их несостоятельности. У пациентов, перенесших пульмонэктомию, осложнение наблюдается в 10-20 раз чаще по сравнению с больными, которым была произведена лобэктомия.
Причины
Несмотря на новые методики прошивания культи бронха, частота возникновения дефекта швов остаётся высокой. До сих пор ведутся исследования, направленные на поиск основных причин образования бронхиальных свищей и способов их профилактики. На сегодняшний день выделяются следующие факторы, провоцирующие развитие данного послеоперационного осложнения:
- Особенности строения бронха. Несостоятельность швов чаще выявляется в мембранозной части органа. Возникновение дефекта может быть обусловлено её перерастяжением. Наличие широкой мембранозной части (более 14 мм) характерно для главного правого бронха и требует особой обработки его культи в ходе операции.
- Технические погрешности оперативного вмешательства. Технические ошибки при выполнении операции могут привести к нарушению микроциркуляции краёв раны и стать препятствием нормальному заживлению первичным натяжением. При использовании сшивающего аппарата возможно раздавливание стенок органа его браншами. При неаккуратном выделении главного бронха из окружающей клетчатки повреждаются бронхиальные артерии. К техническим погрешностям также относят оставление слишком длинной культи, пересечение органа вблизи бифуркации трахеи, травмирование хряща и надхрящницы, наложение некачественных швов.
- Распространение инфекции, неопластического процесса. При распространении опухолевого процесса на пересечённый бронх бронхиальный свищ появляется в результате распада тканей. Инфицирование культи бронха приводит к нагноению швов. Возникает их несостоятельность. Источником инфекции являются абсцессы и каверны лёгкого, регионарные лимфатические узлы, плевральная полость. Возможно случайное ятрогенное инфицирование.
- Другие патологические состояния. Несостоятельность резецированного бронха чаще диагностируется при наличии у больного сопутствующей патологии – сахарного диабета, хронических неспецифических заболеваний лёгких. Риск образования дефекта выше у пациентов с длительной интубацией трахеи, массивной интраоперационной кровопотерей. Применение предоперационной химиотерапии в лечении рака лёгкого снижает частоту развития данного осложнения.
Патогенез
Механизм развития патологического состояния до конца не изучен. Установлено, что в результате некробиотических процессов, происходящих в стенках оперированного бронха, через 7-10 дней после хирургического вмешательства возникает размягчение и расслабление швов. Их несостоятельность отмечается при недостаточно прочном соединении тканей культи. Кроме того, формированию дефекта после пневмонэктомии способствует отсутствие лёгочной паренхимы, способной укрыть резецированный бронх.
Несостоятельность бронхиальной культи после лоб- или билобэктомии наблюдается при недостаточном расправлении оставшейся части лёгкого и формировании полости. Содержащийся в ней экссудат контактирует со швами, ещё больше их размягчает и прорывается в бронх, образуя свищ. Многие авторы считают, что разгерметизация культи формируется при кашле или глубоком вдохе из-за градиента давления, направленного из трахеобронхиального дерева в остаточную плевральную полость. Через образовавшееся отверстие в полость плевры шунтируется воздух, что впоследствии становится причиной эмпиемы. В обратном направлении устремляется экссудат, аспирация которого приводит к развитию острой пневмонии противоположного лёгкого.
Классификация
По времени возникновения различают острую, появляющуюся в первые двое суток, раннюю, диагностируемую на 3-14 сутки, и позднюю, развивающуюся спустя 15 суток после операции недостаточность бронхиальной культи. По величине дефекта выделяют I (диаметр отверстия до 0,4 см), II (0,4-1 см) и III (от 1 см до полного раскрытия бронха) степени патологического состояния. В зависимости от этиологического фактора несостоятельность ампутированного участка воздухоносного пути классифицируется как:
- Первичная. Выявляется в течение первой недели послеоперационного периода. Связана с техническими погрешностями оперативного вмешательства, препятствующими срастанию краёв раны.
- Вторичная. Заживающие первичным натяжением швы распадаются в результате вторичного инфицирования, внутригрудного кровотечения или распространения опухоли на культю. Обнаруживается через 1-3 недели после пневмонэктомии или резекции лёгкого.
Симптомы
Клиническая картина острого раскрытия бронха III степени разворачивается быстро. Состояние больного резко утяжеляется. Отмечаются интенсивные боли, чувство тяжести в груди, кашель с отхождением большого количества (полным ртом) жидкого кровянистого содержимого плевральной полости. Стремительно нарастает общая слабость, снижается артериальное давление. Кожные покровы пациента приобретают бледно-цианотичный оттенок, покрываются холодным липким потом. Возникает выраженная одышка, нарушается сознание. Иногда присутствует подкожная эмфизема.
Несостоятельность I-II степени протекает легче. Симптомы осложнения появляются на 7-21 день послеоперационного периода. Характерно повышение температуры тела до фебрильных значений, развитие или усиление болей в грудной клетке и кашля. Изначально сухой мучительный кашель постепенно становится влажным. Откашливается слизисто-гнойная мокрота. При определённом положении тела интенсивный приступ кашля завершается обильным отделением жидкого сукровичного содержимого. Запах препаратов, которые вводятся внутриплеврально, ощущается пациентом во время выдоха. У некоторых больных наблюдается подкожная эмфизема лица, шеи, груди, живота.
Осложнения
Острая тяжёлая несостоятельность ампутационной бронхиальной культи ведёт к развитию дыхательной недостаточности, шока. До 70% случаев такого состояния после пульмонэктомии заканчиваются летальным исходом. Бронхиальная несостоятельность всегда становится причиной формирования бронхиального свища с последующей эмпиемой плевры. Часто развивается аспирационная пневмония здорового лёгкого. Если оперативное вмешательство осуществлялось по поводу туберкулёзного процесса, происходит диссеминация.
Диагностика
Диагностический поиск при подозрении на несостоятельность культи бронха осуществляет торакальный хирург. При необходимости к обследованию пациента привлекаются фтизиатры и онкологи. При осмотре оценивается общее состояние, сознание и положение тела больного, цвет и влажность кожных покровов. Промокание повязки в области послеоперационной раны при соответствующих жалобах может служить косвенным признаком развития бронхиальной несостоятельности. Другими симптомами патологического состояния являются откашливание плеврального содержимого в положении на больном боку и постоянное выделение воздуха через плевральный дренаж. Окончательный диагноз устанавливается с помощью:
- Физикального исследования. Во время активной аспирации содержимого полости плевры над трахеей аускультативно определяется характерный шум движущегося воздуха. Аспирационная пневмония второго лёгкого проявляется локальным притуплением перкуторного звука и ослаблением или усилением дыхания и влажными хрипами в проекции инфильтрата.
- Бронхоскопии. Относится к основным диагностическим исследованиям. Позволяет визуализировать образовавшееся отверстие, определить его локализацию, оценить размеры, состояние краёв раны. С помощью бронхоскопии осуществляется электрическая, химическая или электрохимическая коагуляция, способная устранить бронхиальную несостоятельность I степени или, в качестве временной меры, аллообтурация большого дефекта поролоном.
- Рентгенографии, КТ грудной полости. В раннем послеоперационном периоде на рентгенограмме и компьютерных томограммах можно обнаружить смещение или отсутствие танталовых скоб, применяющихся при механическом сшивании раны. Позднее появляются признаки пневмоторакса, гидроторакса с горизонтальным уровнем. Для уточнения локализации отверстия иногда используется бронхография.
Лечение
Основные лечебные мероприятия направлены на снижение летальности от данного осложнения и предотвращение рецидивов. Тактика и этапы лечения патологии зависят от размера, времени возникновения и выявления бронхиального свища, а также от общего состояния пациента. Различают следующие основные варианты ведения больного с диагностированной несостоятельностью бронхиальной культи:
- Экстренное повторное хирургическое вмешательство. Является наиболее эффективным методом закрытия дефекта швов бронха. Осуществляется при полном раскрытии органа, если его несостоятельность выявлена в течение первых двух дней после операции и эмпиема плевры ещё не успела развиться. Состояние пациента должно быть стабильным. Выполняется реторакотомия. При достаточно длинной культе возможна реампутация бронха. Иногда проводится циркулярная резекция бифуркации трахеи с созданием анастомоза между дыхательными путями. Достаточно эффективным методом хирургического лечения является пластика культи бронха. Чаще применяется восьмирёберная торакопластика, оментопластика, реже – диафрагмопластика или плевризация резецированного органа.
- Консервативное лечение. Консервативная терапия эффективна только у больных с очень небольшими (до 4-10 мм) дефектами культи оперированного органа. Производится лечебная бронхо- или торакоскопия. Отверстие коагулируют лазером, применяют фибриновый клей, прижигают специальными химическими средствами либо комбинируют эти методики. Одновременно осуществляют активное дренирование полости плевры, назначают антибактериальную терапию.
- Выжидательная тактика. Показана при обнаружении свища на фоне нагноительного процесса плевральной полости. Выполнять реторакотомию в этом случае не имеет смысла. Устанавливается торакостома, регулярно удаляется гнойный экссудат. При необходимости с помощью бронхоскопа область дефекта бронха обтурируется поролоновым шариком. Оперативное лечение проводится после полной санации плевральной полости.
Всем пациентам назначается парентеральное введение антибиотиков широкого спектра действия. Плевральная полость промывается антисептиками, туда же вводятся бактериофаги, чаще (с учётом возбудителя эмпиемы) активные в отношении синегнойной палочки. Для стимуляции факторов иммунной защиты используются иммуномодуляторы, препараты крови. В период реабилитации показана лечебная физкультура и дыхательная гимнастика.
Прогноз и профилактика
Прогноз при развитии пострезекционной негерметичности бронха всегда серьёзный. До 70% больных погибают в послеоперационном периоде. Летальность повышается при выборе консервативного метода лечения и необходимости применения выжидательной тактики. Несостоятельность послеоперационной культи часто рецидивирует. В целях профилактики, выполняя резекцию лёгкого, необходимо учитывать анатомические особенности бронха, аккуратно выделять его из окружающих тканей, стараясь не нарушить васкуляризацию, не повредить хрящ и надхрящницу. Культя бронха не должна соприкасаться с экссудатом остаточной полости. Существуют разнообразные способы её герметизации.
1. Система профилактики несостоятельности культи бронха и бронхиальных свищей после пневмонэктомии/ В. В. Лишенко// Военная медицина – 2010 - №4.
2. Лечение постпневмонэктомических бронхиальных свищей в торакальной онкохирургии: обзор литературы и собственный опыт/ Душко Н.Е.// Клиническая онкология – 2015 - №2.
3. Несостоятельность швов культи бронха в хирургии рака легкого/ Аксарин А.А., Тер-Ованесов М.Д.// Хирургия – 2014 - №9.

Здравствуйте! С какой целью планируется МРТ? Если швы в виде скоб, то думаю возможно проведение. У вас выписка на руках? Покажите ее радиологу
Регина, добрый вечер. Делали кт, нашли образования непонятные в голове, сказали необходимо делать мрт
Несколько мне известно природа металла не так важна, важно количество и размер шва, покажите радиологу выписку, думаю сделают мрт
Регина, это понятно, вопрос о безопасности мрт при наличии металлических скоб в легких из неизвестного металла и о возможности проверки безопасности металла указанным выше способом.
Если у вас есть выписка со стационара, где делали данную операцию? Там должно быть указано где эти скобы и в каком количестве. Покажите ее специалисту который будет выполнять Мрт.
Регина, нет информации по металлу( 2012 год. Времени на официальные запросы в мед учреждение тоже нет, неофициальные запросы результатов не дают, нет возможности получить информацию из мед учреждения к сожалению, а решение по мрт нужно принимать здесь и сейчас по многим причинам.
В таком случае вам все равно показано мрт по жизненным показаниям, абсолютным противопоказанием является только наличие кардиостимулятора . В остальном можно сделать если есть жизненная необходимость, естественно перед процедурой проконсультировавшись с радиологом

Здравствуйте! В ситуации, когда не возможно точно сказать из какого металла сделаны конструкции в теле человека - мрт противопоказано в силу риска. Обсудите с лечащим врачом вариант замены МРТ на РКТ

Здравствуйте. Проверки к сожалению нет, чтобы можно было выявить что за металл. Но небольшой участок металла не опасен, может вызвать некоторое жжение, дискомфорт, но ничего критичного. Вам нужно будет показать выписку в центр где будет проводиться обследование, Я думаю что в любом случае проведут, тем более показания у Вас весьма основательные и серьёзные.

Добрый день. В кабинете МРТ по идее должен быть металлоискатель, который может различить ферромагнетик находится в теле, или другой металл, но в случае скобок их размер и глубина нахождения в организме могут стать препятствием для такого определения.
В целом, я на 99% уверен, что скобки использованы из титана / тантала или подобного им металла, поскольку использование ферромагнетиков в хирургии сведено практически к нулю.
П.С. Насчёт проверки нахождением рядом с аппаратом - такой способ имеет право на жизнь, потому что магнитное поле создаётся вокруг аппарата постоянно, другое дело, что во время исследование оно часто и быстро меняется.
Читайте также:
