Симптомы облучения радиацией привкус металла
Обновлено: 04.10.2024
Хиросима, Нагасаки, Чернобыль – это черные страницы в истории человечества, связанные с атомными взрывами. Среди пострадавшего населения наблюдались негативные радиационные эффекты. Влияние ионизирующего излучения имеет острый характер, когда в течение короткого времени разрушается организм и наступает смерть, или хронический (облучение небольшими дозами). Третий вид влияния – долгосрочный. Он вызывает генетические последствия радиации.
Воздействие ионизирующих частиц бывает разное. В небольших дозах радиоактивное излучение применяют в медицине для борьбы с онкологией. Но почти всегда оно негативно влияет на здоровье. Малые дозы атомных частиц являются катализаторами (ускорителями) развития рака и поломки генетического материала. Большие дозы приводят к частичной или полной гибели клеток, тканей и всего организма. Сложность в контроле и отслеживании патологических изменений заключается в том, что при получении малых доз радиации симптомы отсутствуют. Последствия могут проявляться через годы и даже десятилетия.
Радиационные эффекты облучения людей имеют такие последствия:
- Мутации.
- Раковые заболевания щитовидной железы, лейкозы, молочной железы, легких, желудка, кишечника.
- Наследственные нарушения и генетического кода.
- Нарушение обмена веществ и гормонального равновесия.
- Поражение органов зрения (катаракта), нервов, кровеносных и лимфатических сосудов.
- Ускоренное старение организма.
- Стерильность яичников у женщин.
- Слабоумие.
- Нарушение психического и умственного развития.
Пути и степень облучения
Облучение человека происходит двумя путями – внешним и внутренним.
Внешняя радиация, которую получает организм, исходит от излучающих объектов:

- космос;
- радиоактивные отходы;
- испытания ядерного оружия;
- естественная радиация атмосферы и грунта;
- аварии и утечки на атомных реакторах.
Внутреннее облучение радиацией осуществляется изнутри организма. Радиационные частицы содержатся в пищевых продуктах, которые человек употребляет (до 97%), и в небольшом количестве в воде и воздухе. Для того чтобы понять, что происходит с человеком после облучения радиацией, нужно понимать механизм ее воздействия.
Мощное излучение вызывает в организме процесс ионизации. Это значит, что в клетках образуются свободные радикалы – атомы, у которых не хватает электрона. Чтобы восполнить недостающую частицу, свободные радикалы отбирают ее у соседних атомов. Так возникает цепная реакция. Этот процесс приводит к нарушению целостности молекул ДНК и клеток. Как результат – развитие атипичных клеток (раковых), массовая гибель клеток, генетические мутации.
Дозы облучения в Гр (грей) и их последствия:

- 0,0007-0,002 – норма получения организмом радиации за год;
- 0,05 – предельно допустимая доза для человека;
- 0,1 – доза, при которой риск развития генных мутаций удваивается;
- 0,25 – максимально допустимая однократная доза в чрезвычайных условиях;
- 1,0 – развитие острой лучевой болезни;
- 3-5 – ½ пострадавших от радиации погибает в течение первых двух месяцев из-за поражения костного мозга и, как следствие, нарушения процесса кроветворения;
- 10-50 – летальный исход наступает через 10-14 дней из-за поражения ЖКТ (желудочно-кишечный тракт);
- 100 – смерть наступает в первые часы, иногда через 2-3 дня из-за повреждения ЦНС (центральная нервная система).
Классификация поражений при радиационном облучении
Облучение радиаций приводит к повреждению внутриклеточного аппарата и функций клеток, что впоследствии вызывает их гибель. Наиболее чувствительны клетки, которые быстро делятся – лейкоциты, эпителий кишечника, кожа, волосы, ногти. Более устойчивы к радиации гепатоциты (печень), кардиоциты (сердце) и нефроны (почки).
Радиационные эффекты облучения
- острая и хроническая лучевая болезнь;
- поражение глаз (катаракта);
- лучевые ожоги;
- атрофия и уплотнение облученных участков кожи, сосудов, легких;
- фиброз (разрастание) и склероз (замена соединительной структурой) мягких тканей;
- уменьшения количественного состава клеток;
- дисфункция фибробластов (матрица клетки, основа при ее появлении и развитии).

- опухоли внутренних органов;
- злокачественные изменения крови;
- умственная отсталость;
- врожденные уродства и аномалии развития;
- рак у плода вследствие его облучения;
- сокращение продолжительности жизни.
- изменение наследственности;
- доминантные и рецессивные мутации генов;
- хромосомные перестройки (изменение числа и структуры хромосом).
Симптомы радиационного поражения
Симптомы облучения радиацией зависят в первую очередь от радиоактивной дозы, а также от площади поражения и продолжительности однократного воздействия. Дети более восприимчивы к радиации. Если у человека есть такие внутренние болезни, как сахарный диабет, аутоиммунные патологии (ревматоидный артрит, красная волчанка), это усугубит влияние радиоактивных частиц.
Однократная радиационная доза наносит большую травму, чем такая же доза, но полученная в течение нескольких дней, недель или месяцев.
При однократном воздействии большой дозы или при поражении обширной площади кожи развиваются патологические синдромы.
Цереброваскулярный синдром
Это признаки облучения радиацией, связанные с поражением сосудов головного мозга и нарушением мозгового кровообращения. Просвет сосудов сужается, поступление кислорода и глюкозы в мозг ограничивается.

- кровоизлияния в мозжечок – рвота, головная боль, нарушение координации, косоглазие в сторону поражения;
- кровоизлияние в мост – глаза не двигаются в стороны, расположены только посередине, зрачки не расширяются, реакция на свет слабая;
- кровоизлияние в таламус – полный паралич половины тела, зрачки не реагируют на свет, глаза опущены к носу, исход всегда летальный;
- кровоизлияние субарахноидальное – резкие интенсивные боли в голове, усиливающиеся при любых физических движениях, рвота, лихорадка, изменение ритмов сердца, скопление жидкости в мозге с последующим отеком, эпилептические припадки, повторные кровоизлияния;
- тромботический инсульт – нарушение чувствительности, отклонение глаз к очагу поражения, недержание мочи, нарушение координации и целенаправленности движений, психическая заторможенность, устойчивое повторение фраз или движений, амнезия.
Гастроинтестинальный синдром
- тошнота, снижение аппетита, рвота;
- вздутие живота, интенсивная диарея;
- нарушение водно-солевого баланса.
Впоследствии развивается некроз – омертвение слизистой кишечника, далее сепсис.
Синдром инфекционных осложнений
Это состояние развивается из-за нарушения формулы крови, как следствие, снижение естественного иммунитета. Возрастает риск экзогенной (внешней) инфекции.
Осложнения при лучевой болезни:

- ротовая полость – стоматит, гингивит;
- органы дыхания – тонзиллит, бронхит, пневмония;
- ЖКТ – энтерит;
- лучевой сепсис – усиливается гноеобразование, на коже и внутренних органах появляются гнойнички.
Орофарингеальный синдром
Это язвенное кровоточащее поражение мягких тканей ротовой и носовой полости. У пострадавшего отечная слизистая, щеки, язык. Десны становятся рыхлыми.
- сильная боль в ротовой полости, при глотании;
- продуцируется много вязкой слизи;
- нарушение дыхания;
- развитие пульмонита (поражение альвеол легких) – одышка, хрипы, вентиляционная недостаточность.
Геморрагический синдром
Определяет степень тяжести и исход лучевой болезни. Нарушается свертываемость крови, стенки сосудов становятся проницаемыми.
Симптомы – в легких случаях мелкие, точечные кровоизлияния во рту, в области заднего прохода, с внутренней стороны голеней. В тяжелых случаях радиационное облучение вызывает массивные кровотечения из десен, матки, желудка легких.
Радиационное поражение кожи
При небольших дозах развивается эритема – выраженное покраснение кожи из-за расширения кровеносных сосудов, позже наблюдаются некротические изменения. Спустя полгода после облучения появляется пигментация, разрастание соединительной ткани, появляются стойкие телеангиэктазии – расширение капилляров.
Кожа человека после радиации атрофируется, становится тонкой, легко повреждается при механическом воздействии. Лучевые ожоги кожи не поддаются лечению. Кожные покровы не заживают и очень болезненны.
Генетические мутации от воздействия радиации

Еще одни признаки радиационного облучения – это генные мутации, нарушение структуры ДНК, а именно одно его звена. Такое ничтожное, на первый взгляд, изменение приводит к серьезным последствиям. Генные мутации необратимо изменяют состояние организма и в большинстве случаев приводят к его гибели. Мутантный ген вызывает такие заболевания – дальтонизм, идиопатия, альбинизм. Проявляются в первом поколении.
Хромосомные мутации – изменение размеров, количества и организации хромосом. Происходит перестройка их участков. Они напрямую влияют на рост, развитие и функциональность внутренних органов. Носители хромосомных поломок погибают в детском возрасте.
Последствия облучения радиацией в глобальном масштабе:
- Падение рождаемости, ухудшение демографической ситуации.
- Стремительный рост онкологической патологии среди населения.
- Тенденция к ухудшению здоровья детей.
- Серьезные нарушения иммунного статуса среди детского населения, которое находится в зонах влияния радиации.
- Заметное сокращение показателей средней продолжительности жизни.
- Генетические сбои и мутации.
Значительная часть изменений, вызванная влиянием радиоактивных частиц, является необратимой.
Риск возникновения рака после облучения прямо пропорционален дозе облучения. Радиация даже в минимальных дозах негативно сказывается на самочувствии и работе внутренних органов. Люди часто списывают свое состояние на синдром хронической усталости. Поэтому после диагностических или лечебных мероприятий, связанных с облучением, необходимо принимать меры по ее выведению из организма и укреплять иммунитет.
Нарушение или потеря вкуса
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение и потеря вкуса: появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Вкусовое ощущение является одним из пяти основных чувств человека. С одной стороны, определение вкуса пищи необходимо для повышения аппетита и рефлекторного запуска работы желез желудочно-кишечного тракта, что способствует нормальному пищеварению; с другой, – вкусовое ощущение помогает отличить несъедобные или испортившиеся продукты питания, предохраняя от отравлений.
Вкус воспринимается при помощи вкусовых рецепторов. Большая часть из них расположена на поверхности языка в структурах, называемых вкусовыми сосочками. Мы чувствуем соленый, сладкий, горький, кислый вкусы.
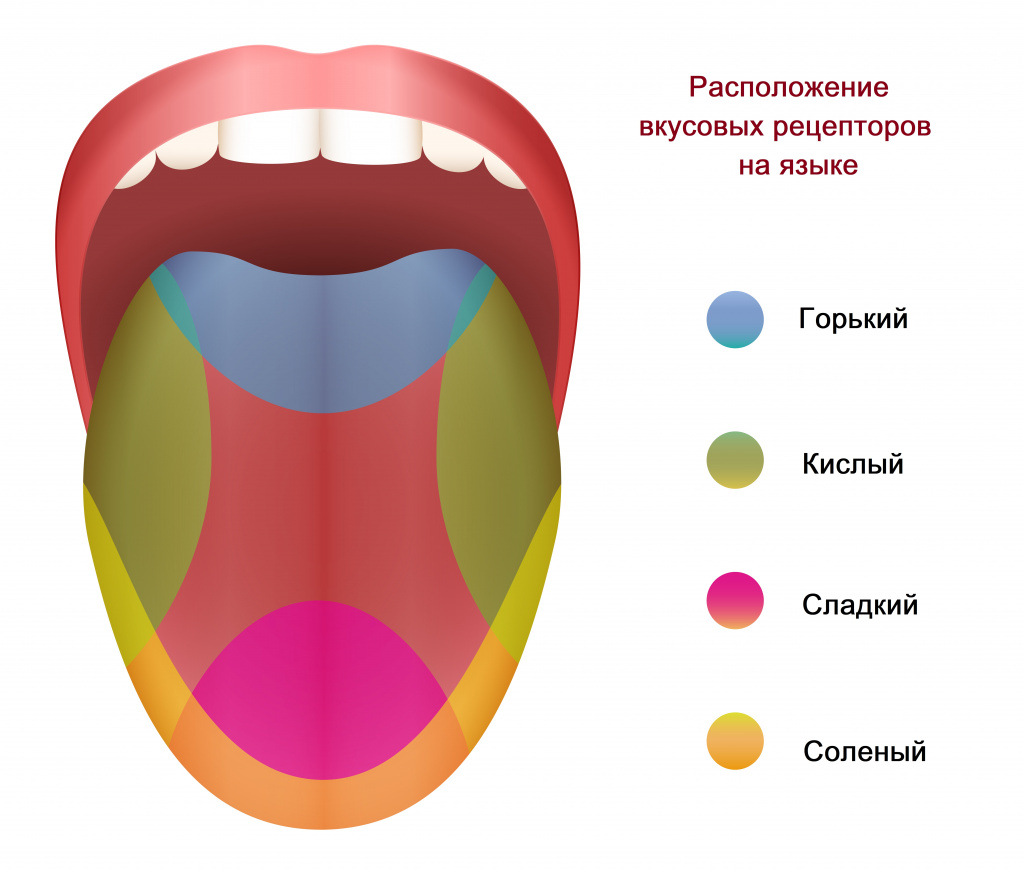
Импульсы от вкусовых сосочков передаются по нервным волокнам к клеткам подкорковых центров и коры головного мозга, где формируется то или иное вкусовое чувство. Система вкусовых рецепторов, нервов и участков головного мозга, в которых происходит обработка информации, полученной от рецепторов, называется вкусовым анализатором.
Разновидности нарушения вкуса
Нарушения вкуса имеют три основных типа.
Первый тип – обострение вкусового чувства (гипергевзия), для которого характерно возникновение вкусового ощущения высокой интенсивности, несоразмерной с обычным уровнем.
Второй тип – снижение остроты вкусового ощущения (гипогевзия). Данное состояние характеризуется возникновением вкусового ощущения малой интенсивности, вплоть до полного отсутствия вкуса, так называемой агевзии.
Третий тип – извращение вкусового ощущения, или дисгевзия. При этом, например, раздражение рецепторов, в норме отвечающих за развитие чувства сладкого, приводит к возникновению другого чувства - острого, горького, соленого.
Также стоит отметить, что нарушение вкуса может охватывать восприятие всех вкусовых модальностей, а может – избирательно отдельные из них.
Возможные причины нарушения вкуса
Причины развития нарушения вкуса могут быть связаны с повреждением вкусового анализатора на разных уровнях.
Достаточно часто причина нарушения вкуса кроется в изменении слизистой оболочки полости рта и языка, что приводит к непосредственному повреждению вкусовых сосочков или невозможности доставки химического вещества к ним.
Наиболее часто к изменениям слизистой приводят инфекционные процессы и последствия дефицита в организме тех или иных питательных веществ.
Для нормальной работы вкусовых сосочков необходимо растворение химических раздражителей в слюне. С этим связаны расстройства вкуса при нарушении выработки секрета слюнными железами.
Известно, что вкусовое ощущение тесно связано с ощущением запаха (обонянием). Именно поэтому при остром и хроническом рините (воспалении слизистой оболочки носовой полости) отмечается нарушение восприятия вкуса.
Вкусовые ощущения меняются или даже полностью исчезают при повреждении нервов и центров головного мозга, относящихся к вкусовому анализатору. Стоит сказать, что изменение вкусового восприятия может наблюдаться при психических расстройствах.
На нарушения вкуса жалуются беременные женщины, что связано со специфической перестройкой обмена веществ в этот период. Притупление вкуса также вызывает курение. Изменения вкусовых ощущений регистрируются после приема некоторых лекарственных средств, а также при употреблении отдельных продуктов питания, обладающих крайне интенсивным вкусом (например, лимона).
При каких заболеваниях развивается нарушение вкуса?
Круг заболеваний, для которых характерно нарушение вкуса, достаточно обширен. Ниже перечислим лишь основные из них:
- Воспалительные заболевания слизистой ротовой полости (стоматит) и языка (глоссит).
- Железодефицитная анемия, В12-дефицитная анемия.
- Невралгии черепных нервов, герпетическое поражение тройничного нерва.
- Острые респираторные инфекции.
- Новая коронавирусная инфекция COVID-19. (список анализов на коронавирус COVID-19: ПЦР мазок из ротоглотки и носоглотки, метод полимеразной цепной реакции с обратной транскрипцией ОТ-ПЦР, антитела IgM и IgG к коронавирусу)
- Поражение чувствительных нервов и рецепторов при сахарном диабете, гипотиреозе (недостаточности щитовидной железы).
- Инсульты и иные очаговые повреждения вещества головного мозга.
- Грибковые поражения во рту с вкусо-обонятельными расстройствами.
- Психические расстройства.
Диагностика и обследования при нарушении или потере вкуса
В ряде случаев в ходе первичного обращения к врачу может быть диагностировано то или иное заболевание, повлекшее за собой развитие нарушения вкуса, даже без применения дополнительных методов лабораторного и инструментального обследования. Тем не менее в ряде случаев необходимо дополнительное подтверждение диагноза. С этой целью могут быть использованы такие исследования, как:
- тест методом ПЦР на коронавирус Covid-19, мазок из носа и зева на определение РНК вируса SARS-CoV-2;
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае по.
Анемии
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Диагноз «анемия» ставят при снижении гемоглобина ниже 130 г/л у мужчин и ниже 115 г/л у женщин. У детей для постановки диагноза «анемия» принимают во внимание возраст ребенка.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
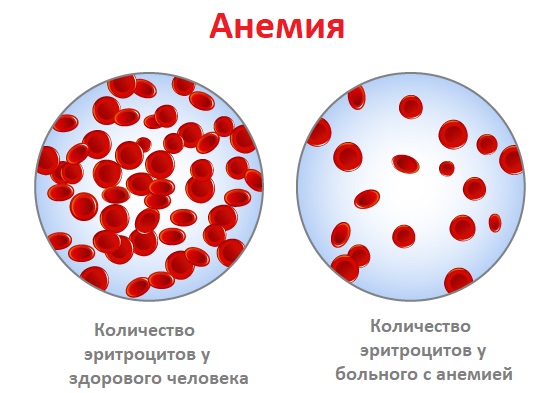
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
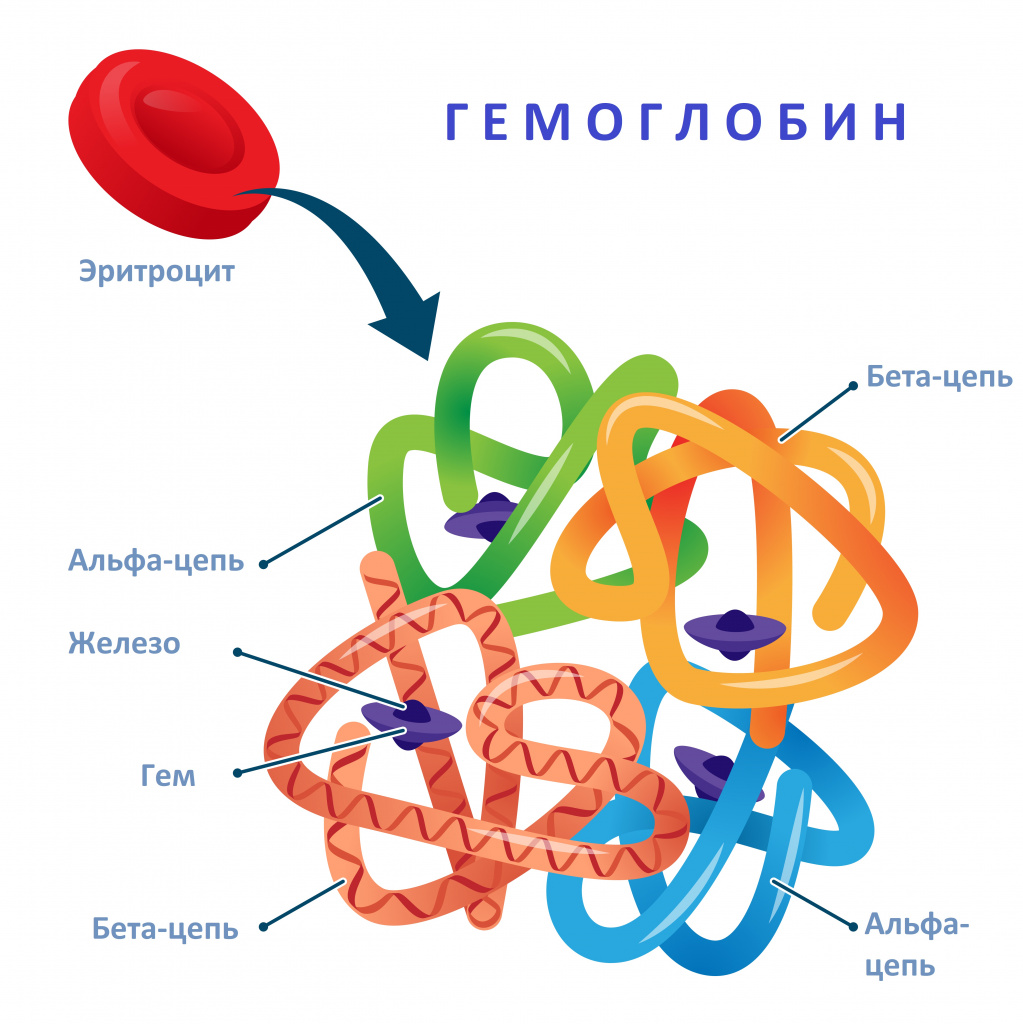
Каждый зрелый эритроцит покидает костный мозг с «комплектом» из 250-500 млн молекул гемоглобина. Молекула гемоглобина состоит из белковой части (четырех глобиновых субъединиц) и небелковой железосодержащей группы (гема). Основная биологическая функция гемоглобина – перенос кислорода от легких к тканям и транспорт углекислоты от тканей к легким. Продолжительность жизни эритроцитов составляет около 120 дней.
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
К неспецифическим признакам анемии относятся бледность кожных покровов, слабость, повышенная утомляемость, сонливость, головокружение, обмороки, шум в ушах, мелькание «мушек» перед глазами, одышка, сердцебиение, учащенный пульс и др.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
- клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Почему во рту возникает металлический привкус и как с ним бороться
Привкус металла может появиться из-за употребления специфических блюд либо банальной кровоточивости десен. Обычно он не задерживается надолго и исчезает без какого-либо постороннего вмешательства.
Если же металлический привкус во рту возникает неоднократно и без видимых причин, то лучше поговорить о проблеме с врачом. Нужно обнаружить и устранить фактор, который привел к изменению вкусового восприятия. А сделать это самостоятельно бывает сложно, так как многие патологии протекают бессимптомно и выявляются только с помощью лабораторных исследований.

Почему во рту появляется металлический привкус
Специфический привкус ощущается из-за повышения концентрации ионов металла в организме человека. Крайне редко это происходит в результате отравления химическими веществами. К примеру, мышьяком, цинком или кадмием.
Большая часть отравлений фиксируется на производственных объектах и в лабораториях, в которых применяются токсичные соединения. Лицам, работающим с опасными веществами, нельзя игнорировать даже самое незначительное изменение восприятия. Беспечность может стоить им жизни.
Более распространенные причины возникновения привкуса металла во рту бывают связаны с воздействием внешних обстоятельств, развитием общих заболеваний, гормональными сбоями или побочными эффектами от медикаментов.
Влияние бытовых факторов
Вкус железа может появиться после питья воды из-под крана. В старых трубах накапливается огромное количество железосодержащих осадков, которые растворяются в воде и, попадая вместе с ней в ротовую полость, оседают на слизистой и окисляются. А человек начинает ощущать кисловатый запах и металлический привкус.

Такую же реакцию может вызвать минеральная вода. Многие пьют ее бесконтрольно, чтобы обогатить организм микроэлементами. Однако их избыток вредит здоровью не меньше, чем недостаток. Поэтому врачи не рекомендуют употреблять более 2 стаканов обыкновенной лечебно-столовой минеральной воды в день.
Еще одним распространенным бытовым фактором является использование посуды из нержавеющей стали, алюминия или чугуна. Если готовить в ней блюдо из продуктов с высоким содержанием кислот, то последние вступят в реакцию с материалом, что приведет к появлению металлического привкуса.
Влияние общих заболеваний
Помимо бытовых факторов, на изменение вкусового восприятия воздействуют внутренние патологии. Неприятный симптом в таком случае наблюдается в течение длительного промежутка времени.
Болезни полости рта
Довольно часто вкус металла свидетельствует о развитии таких стоматологических болезней:
- Глоссит – инфекционное воспаление слизистой языка, спровоцированное термическими, химическими ожогами либо травмами. Основные симптомы: набухание мышечного органа, покраснение его поверхности, ощущение горечи и запах железа изо рта.
- Пародонтоз, пародонтит – болезни, поражающие десна. Воспалительный процесс провоцирует деформацию пародонта – тканей, которые окружают зуб. В результате происходит повреждение капилляров и развивается кровоточивость. Кровь, которая содержит большое количество железа, и придает слюне металлический вкус.
- Гингивит – воспаление десен, которое сопровождается их покраснением, отеком и кровотечением. В качестве дополнительных признаков можно выделить боль, обильный зубной налет и кислотный запах изо рта.

Патологии ЛОР-органов
Иногда привкус металла на языке говорит о грибковом поражение слизистых оболочек глотки, гортани, носа и придаточных пазух. О развитии инфекционного процесса могут свидетельствовать следующие признаки:
- першение в горле;
- снижение слуха;
- кровоточивость из носа;
- ощущение сухости в ротовой полости;
- боль в ушной раковине или в области придаточных пазух;
- повышение чувствительности слизистых на пищу пограничной температуры и острую еду;
- творожистый налет белого цвета, покрывающий пораженную область и обильно сгущающийся к утру.
Анемия
Еще одна распространенная причина возникновения металлического привкуса во рту – нарушение баланса минеральных веществ. Такое явление наблюдается при анемии – патологическом состоянии, которое характеризуется снижением концентрации гемоглобина и, иногда, эритроцитов, в единице объема крови.
Несмотря на парадоксальность, одним из основных симптомов недуга, тесно связанного с дефицитом железа, является привкус железа во рту. Помимо этого, при анемии:
- проявляется сонливость, слабость;
- возникают приступы мигрени;
- часто кружится голова;
- нарушается сердечный ритм;
- обезвоживаются слизистые оболочки;
- становятся ломкими ногти;
- немеет язык.
Для подтверждения малокровия сдается обычный анализ крови. После лечения, которое включает прием железосодержащих препаратов, концентрация гемоглобина нормализуется – металлический привкус исчезает.
Гиповитаминоз
Недостаток витаминов тоже может привести к появлению вкуса железа во рту. Это состояние организма называется гиповитаминозом и характеризуется такими симптомами, как нарушение сна, низкая физическая и интеллектуальная активность, беспочвенная раздражительность.
На фоне витаминной недостаточности развивается определенное заболевание. К примеру, нехватка витамина В1 может привести к таким патологиям, как бери-бери, полиневрит, паралич, поражение ЦНС. Каждому недугу свойственны более специфичные симптомы.
Обобщенный список возможных признаков:
- ухудшение зрения;
- частые конъюнктивиты;
- запоры;
- тошнота;
- снижение аппетита;
- головные боли;
- параличи;
- тахикардия;
- одышка;
- атрофия мышц;
- носовые кровотечения;
- аллергические проявления.

Заболевания ЖКТ
Самой распространенной предпосылкой для возникновения металлического привкуса во рту как у мужчин, так и у женщин, являются патологии желудочно-кишечного тракта. Причем по степени выраженности ощущения можно судить о стадии развития недуга.
- холецестит;
- холангит;
- дискинезия.
- боль под ребрами с правой стороны;
- диарея;
- привкус горечи и меди во рту, усиливающийся после еды.
- язва;
- гастрит.
- тошнота;
- потеря веса;
- снижение аппетита;
- регулярные отрыжки с медным запахом;
- вкус металла во рту;
- метеоризм.
- запор или диарея;
- вздутие живота;
- белый плотный налет на языке;
- изменение вкусового восприятия.
- частая тошнота;
- рвота;
- боль в правом боку;
- постоянный металлический вкус во рту, усиливающийся после еды и алкоголя.
Заболевания ЦНС
За обработку импульсов, которые поступают от вкусовых рецепторов, отвечает нервная система. Поэтому восприятие вкуса может исказиться при патологиях ЦНС. К примеру, на фоне инсульта, неврита лицевого нерва, болезни Альцгеймера или Паркинсона.
Основные признаки поражения ЦНС:
- полная потеря или частичное снижение мышечной силы;
- тремор – дрожание в пальцах, подбородке, верхних конечностях;
- нарушение речи, координации;
- непроизвольные сокращения мышц;
- боль в спине, ногах, руках, шее;
- бессонница или чрезмерная сонливость;
- постоянная мигрень;
- запах и привкус меди во рту;
- иногда немеют различные участки тела.
Сахарный диабет
Металлический привкус на языке может означать развитие сахарного диабета – заболевания эндокринной системы, которое зарождается при недостаточной выработке инсулина. Ощущение возникает в период критического снижения продуцирования гормона и провоцирует повышение концентрации ацетона в моче. Если ввести больному инсулин, вкус пропадет или станет еле ощутимым.
При сахарном диабете наблюдается сухость слизистых оболочек, постоянная жажда, повышенный аппетит. Наряду с вкусовыми изменениями, развивается нарушение зрения.
Причины привкуса металла во рту у женщин
У женщин причиной появления привкуса железа во рту может стать не только недостаток инсулина, но и дисбаланс половых гормонов: эстрогена и прогестерона. Часто гормональные перестройки наблюдаются в подростковом возрасте и перед климаксом. В эти периоды неприятные симптомы подавляются корректирующей терапией и быстро исчезают.

Дисбаланс может возникнуть и на фоне других причин:
- патологии щитовидной железы;
- последствия абортов и некоторых хирургических вмешательств;
- применение неправильно подобранных контрацептивных препаратов;
- слишком строгие диеты;
- наследственность;
- инфекции, передающиеся половым путем;
- чрезмерно позднее или раннее начало половой жизни;
- ослабление иммунитета и некоторые общие заболевания;
- беременность.
Почему появляется привкус металла во рту при беременности
Помимо гормональной перестройки, привкус металла во рту у женщин может возникнуть по двум причинам:
- прием пренатальных витаминных комплексов, которые способны давать такой эффект, как изменение вкусового восприятия из-за входящих в состав минералов и иных соединений;
- гастроэзофальный рефлюкс – состояние, которое характеризуется частыми позывами к рвоте и может спровоцировать появление кислого запаха и железного привкуса.
Специфические предпосылки
Металлический привкус во рту не всегда говорит о какой-то внутренней патологии или присутствии бытового провокатора. На восприятие как женщин, так и мужчин, могут повлиять специфические факторы. Среди них:

- Прием лекарственных препаратов. Железный привкус появляется из-за медикаментов с токсическим действием, которые угнетают работу печени. К таким относится Тетрациклин, Метронидазол, Ланспоразола и некоторые виды БАДов.
- Профессиональная деятельность. Вредные вещества, с которыми работает человек, постоянно накапливаются в его организме и провоцируют возникновение различных побочных эффектов, среди которых кашель и кислый, горький либо алюминиевый привкус. К особо опасным химическим элементам относят цинк, мышьяк, кадмий, свиней, ртуть, медь. Некоторые из перечисленных веществ часто применяют при изготовлении красок.
- Диеты. Длительные голодовки в сочетании с недостаточным употреблением жидкости приводят к обезвоживанию, которое нарушает обменные процессы. В результате человек ощущает постоянную слабость, головокружение и вкус алюминия.
Как определить причину
Чтобы узнать, что означает привкус металла во рту, нужно обратить внимание на условия, при которых он возник. К примеру, если ощущение проявилось после питья воды, необходимо проверить состояние труб. Повлиять на восприятие рецепторов способно и резкое изменение состава питания или прием медикаментов.
Если причина кроется в развитии какого-либо недуга, на это укажет ряд сопутствующих симптомов:
- кожный зуд, жажда по утрам, ухудшение зрения сопровождают сахарный диабет;
- сухость в горле, кашель, белый налет на миндалинах – фарингит и тонзиллит;
- спазмы в животе, изжога, отрыжка – язву желудка;
- тошнота, потеря веса, отсутствие аппетита – болезни печени;
- боль в правом боку, горечь, чередование диареи и запора – патологии желчного пузыря;
- сонливость, слабость, бледность, головокружение и аритмия – анемию.
Поставить диагноз самостоятельно довольно сложно. Даже при понимании природы данного проявления без консультации врача и лабораторных исследований не обойтись. Поэтому если привкус железа во рту наблюдается длительное время, стоит обратиться к терапевту, который назначит необходимые анализы. Лечением же займется более узкий специалист: гастроэнтеролог, ЛОР, пульмонолог, эндокринолог или даже онколог.
Как избавиться от симптома
Специфических препаратов, с помощью которых купировался бы привкус железа, не существует. Но снизить степень проявления можно. Один из способов – полоскание рта содовым раствором. Для его приготовления 2 ст. л. соды и 1 ч. л. соли соединяют с 200 мл кипящей воды и тщательно растворяют. Однако без устранения причины полностью избавиться от симптома не удастся.
Читайте также:
