Стальная пробка под кожей
Обновлено: 05.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атерома: причины появления, симптомы, диагностика и способы лечения.
Определение
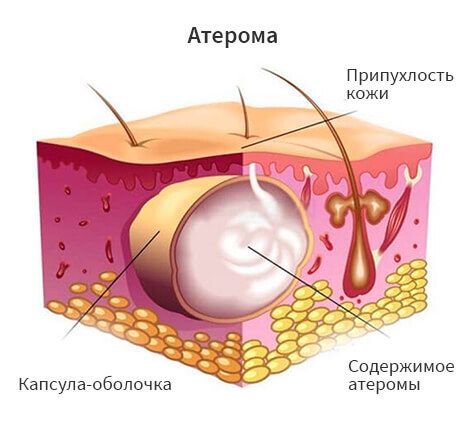
Атерома – это киста (патологическая полость) сальной железы, возникающая в результате затруднения или полного прекращения оттока секрета (кожного сала) из железы. Сальные железы относятся к железам наружной секреции и располагаются практически на всех участках кожного покрова, за исключением ладоней, подошв и тыльной стороны стоп. Производимый ими секрет входит в состав водно-липидной мантии кожи. Если проток железы закупоривается, то секрет начинает в нем накапливаться, растягивает его с образованием полости, выстланной эпидермисом и содержащей продукты секреции сальной железы, кристаллы холестерина, ороговевшие клетки эпидермиса и детрит (продукты распада) – это и есть атерома.
Атеромы встречаются у 5-10% населения, преимущественно образуются в возрасте 20-30 лет, с одинаковой частотой у мужчин и у женщин.
Причины возникновения атером
Атерома возникает в результате нарушения работы сальных желез, что проявляется повышенной выработкой кожного сала и закупоркой протока. К этому предрасполагает ряд факторов: повышенное потоотделение, недостаточная гигиена, узость протоков сальных желез, индивидуально обусловленная высокая вязкость кожного сала, хроническая травматизация кожи, гормональные нарушения, обморожения и ожоги. Влияет на развитие атеромы и наследственный фактор.
Классификация заболевания
Выделяют истинные и ложные кисты. Истинные сальные кисты являются наследственно-обусловленным заболеванием и встречаются крайне редко. Они развиваются в результате генетического дефекта, влияющего на формирование железы. Обычно такие кисты встречаются у новорожденных и имеют небольшие размеры. Ложные кисты – это собственно атеромы, возникшие из-за нарушения оттока секрета сальной железы.
Симптомы атеромы
Атеромы чаще всего возникают на участках тела, где много сальных желез, например, на волосистой части головы, лице, шее, в межлопаточном пространстве.
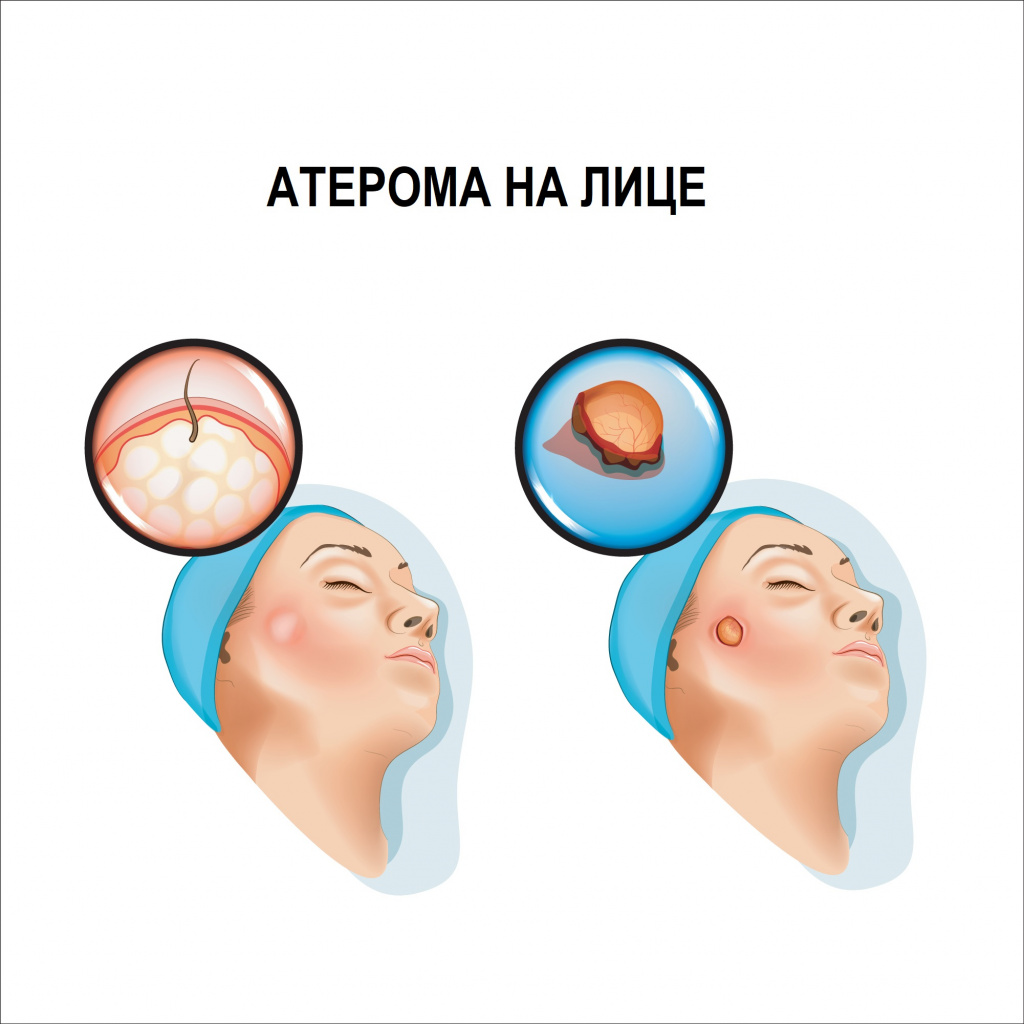
Атерома представляет собой подвижное образование округлой или слегка вытянутой формы, плотной или эластичной консистенции, покрытое неизмененной кожей. Характерным признаком атеромы, отличающим ее от других образований, является наличие точечной втянутости кожи (кратера) в области выводного протока железы и спаянность кожи с оболочкой кисты в этом же месте. Иногда посередине атеромы есть отверстие, через которое выделяется ее содержимое – творожистые массы с неприятным запахом.
Размер атеромы может варьировать от горошины до куриного яйца и даже больше, достигая 10 см. Атерома всегда возвышается над уровнем кожи, увеличивается медленно, обычно безболезненна.
Диагностика атеромы
Для постановки диагноза врач проводит клинический осмотр, в отдельных случаях может потребоваться ультразвуковое исследование.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Атерома - симптомы и лечение
Что такое атерома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафронова Дмитрия Валентиновича, хирурга со стажем в 28 лет.
Над статьей доктора Сафронова Дмитрия Валентиновича работали литературный редактор Елизавета Цыганок , научный редактор Татьяна Репина и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Атерома (Atheroma) — это киста, которая появляется из-за закупорки выводного протока сальной железы. В 90 % случаев она возникает в волосистой части головы.
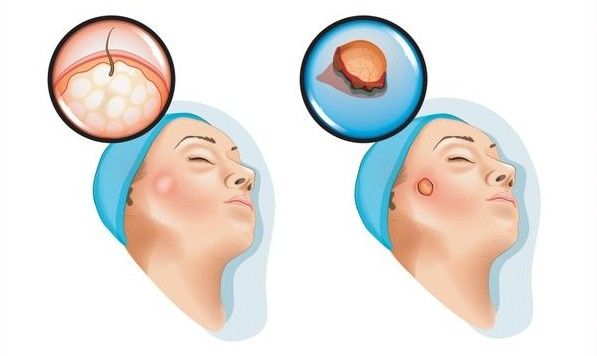
Обычно атерома развивается у людей в возрасте от 20 до 50 лет. У женщин возникает чаще, чем у мужчин [11] .
Причины развития атеромы
Среди причин выделяют:
- наследственную предрасположенность;
- дисбаланс половых гормонов (обычно в подростковом возрасте); ; ; ;
- нарушение правил личной гигиены;
- повышенную потливость;
- работу в пыльных, плохо проветриваемых помещениях;
- стрессовые ситуации;
- неправильное применение косметики [5][10][13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеромы
Атерома представляет собой безболезненный маленький шарик под кожей, внутри которого находится беловатое содержимое, напоминающее манную кашу. Средний размер атеромы составляет 1,5–3 см, но некоторые вырастают до 0,5–10 см в диаметре.
![Атерома на лице [18]](https://probolezny.ru/media/bolezny/ateroma/ateroma-na-lice-18_s.jpeg)
При надавливании шарик смещается и из него выделяется содержимое с неприятным запахом. Если выдавить его полностью, через некоторое время содержимое появляется вновь. Иногда вокруг образования кожа краснеет и появляется припухлость, также повышается температура [13] [14] [15] .
Обычно атеромы возникают в районе сальных желёз, например на волосистой части головы, лице и шее. Первичные атеромы чаще поражают лицо и шею, реже туловище. Вызывают дискомфорт, становятся косметическим дефектом и служат источником воспаления.
Патогенез атеромы
Сальные железы расположены по всей коже, кроме ладоней и стоп, но наибольшее их количество находится на волосистой части головы, лице и шее.
Изнутри сальные железы покрыты эпителием, а снаружи — соединительнотканной капсулой. Почти все они связаны с волосяными фолликулами, к которым также подведены мышцы, поднимающие волосы.
В клетках многослойного плоского эпителия накапливается жир. Со временем клетки гибнут, и, когда мышца сокращается, из железы выходит кожное сало, а волос «встаёт дыбом».
Выводной проток железы располагается рядом с волосяной луковицей, поэтому волос обильно смазан салом и хорошо отталкивает воду. В холодную погоду кожное сало препятствует испарению воды, тем самым сохраняя тепло. Жир также обладает бактерицидным действием.
Выделение сала регулируется половыми гормонами, симпатической и парасимпатической нервными системами. При сильном нервном напряжении, физической нагрузке и во время полового созревания объём выделяемого жира увеличивается. Воздействие половых гормонов усиливает деление клеток железы, однако структуры, ответственные за выведение сала, не успевают адаптироваться к такому количеству выделяемого содержимого. В результате оно накапливается в железе, из-за чего возникают юношеские угри (акне).
Когда в проток сальной железы попадают микроорганизмы, появляется воспаление, которое всегда сопровождается отёком, преграждающим путь сала к поверхности кожи. Если воспаление ограничивается только протоком железы, количество эпителиальных клеток, содержащих жир, увеличивается. Из-за накопления кожного сала, которое не может выйти на поверхность, железа становится больше и приобретает форму шарика. Иногда атеромы вырастают до 10 см, и даже 20 см в диаметре.
Атеромы могут быть единичными и множественными [1] [12] . При этом формирование атеромы вызвано не только отёком, но и изменением структуры: воспаление и отёк в области выводного протока сальной железы приводит к сужению его просвета.
Классификация и стадии развития атеромы
- врождённые (первичные, или истинные) — появляются при рождении из-за врождённых изменений протоков сальных желёз, обычно это множественные образования небольшого размера (0,3–0,4 см);
- приобретённые (вторичные, или ложные) — развиваются при закупорке нормального протока железы, чаще единичные, могут достигать больших размеров [8][13] .
Осложнения атеромы
Основным осложнением является воспаление атеромы, которое сопровождается покраснением, отёком, болью и повышением температуры. Воспаление проходит стадию инфильтрации, когда ещё нет гнойного содержимого, и стадию абсцедирования — формирования гнойника.
В стадии инфильтрации атерома каменистая и резко болезненная на ощупь. Для борьбы с микробами в очаг воспаления перемещаются лейкоциты, макрофаги (клетки, которые поглощают и переваривают чужеродные частицы), плазматические клетки и фибробласты. Если лейкоциты берут верх над бактериями, воспаление постепенно проходит и атерома становится такой же, какой и была до воспаления.
Когда защитные силы организма не справляются, воспаление переходит в стадию абсцедирования и формируется гнойник. Гной — это погибшие лейкоциты, которые при разрушении выделяют активные ферменты, разрушающие окружающие ткани. В этом случае у пациента нарастает отёк и краснота, повышается температура. При прощупывании атерома становится менее плотной, в центре появляется участок размягчения — гнойное расплавление тканей. Если атерома сама вскрывается и гной выходит наружу, наступает самоизлечение, но это случается редко. Обычно опухоль вскрывают и промывают от гноя с крошковидными массами.
При прогрессировании гнойного процесса у ослабленных больных может возникнуть флегмона — разлитое гнойное воспаление.

Иногда развивается общее осложнение — сепсис с одновременным нарушением работы нескольких органов. Таких пациентов лечат в отделении реанимации, где больным вскрывают гнойники и проводят массивную антибактериальную терапию. Часто сепсис заканчивается летальным исходом [4] [5] [6] [7] .
Диагностика атеромы
Диагностика начинается со сбора жалоб. При сборе анамнеза врач спрашивает:
- о длительности болезни;
- наличии гноя;
- предшествующих операциях по поводу атером;
- сопутствующих болезнях (сахарном диабете, надпочечниковой недостаточности, заболеваниях щитовидной железы);
- профессиональной деятельности пациента (работает ли он в жарких и пыльных условиях, взаимодействует с маслами, кислотами или щелочами);
- семейных случаях заболевания муковисцидозом и синдромом Гарднера, которые могут сочетаться с атеромой.
При осмотре на теле определяется подкожное безболезненное плотно-эластическое образование. Атерома подвижна, так как ничем не связана с кожей и окружающими тканями. Иногда можно увидеть проток сальной железы, из которого при надавливании выступает кашицеобразное содержимое.
При нагноении атеромы общий анализ крови может выявить повышенный уровень лейкоцитов и незрелых нейтрофилов (сдвиг лейкоцитарной формулы влево), наличие палочкоядерных лейкоцитов и увеличение скорости оседания эритроцитов (СОЭ).
Из дополнительных методов применяют:
- ультразвуковое исследование — позволяет определить размеры образования, увидеть капсулу, выяснить глубину залегания от поверхности кожи, заподозрить признаки нагноения и выбрать хирургу оптимальный вариант лечения;
- магнитно-резонансную томографию — в целях дифференциальной диагностики [4][5][11][13][17] .
Дифференциальная диагностика
Атерому отличают от:
- Липомы — мягкой опухоли из жировой ткани без видимого выводного протока сальной железы.
- Фибромы — плотного, иногда малоподвижного образования.
- Десмоида — плотной малоподвижной опухоли из соединительной ткани (фасций, мышц, сухожилий), которая находится в глубине тканей. Десмоид быстро растёт, но не даёт метастазы, поэтому считается промежуточным образованием между доброкачественной и злокачественной опухолью.
- Опухоли Абрикосова — злокачественной малоподвижной опухоли из соединительной ткани. Отличается плотной структурой, располагается в глубине тканей.
- Организованной гематомы — ограниченного участка старой свернувшейся крови, окружённого плотной соединительнотканной капсулой. — воспаление лимфоузла. Диагностировать лимфаденит можно с помощью тонкоигольной биопсии и трепанбиопсии. В первом случае врач исследует клетки из опухоли, а во втором — участок ткани образования (это обследование более точное).
- — быстрорастущей опухоли, которая сопровождается множественными поражениями лимфоузлов. При диагностике проводят пункцию лимфоузла с исследованием опухолевых клеток.
- Боковых и серединных кист шеи — определяют с помощью контрастной цистографии и пункции кисты.
- Поражения лимфатических узлов при туберкулёзе — присущи характерные симптомы туберкулёза.
- Синдрома Гарднера — наследственного синдрома, который сопровождается многочисленными выростами в толстой кишке и образованием доброкачественных опухолей мягких тканей. В этом случае проводят генетические исследования и обследование толстой кишки (колоноскопию, ирригоскопию) [13][17] .
Лечение атеромы
Обычно атерому удаляют хирургическим путём.
Лечение воспалённых атером
Иногда в попытках избавиться от атеромы пациент выдавливает её содержимое и прижигает чистотелом. Однако под кожей сохраняется капсула, клетки которой продолжают вырабатывать жир, и атерома снова увеличивается. Вдобавок к этому, выдавливая атерому, пациент может занести в полость железы микробы, которые вызовут воспаление со всеми вытекающими последствиями. Поэтому при появлении первых подозрительных симптомов необходимо обратиться в больницу.
Атеромы в стадии инфильтрации лечат консервативно: пациент принимает антибиотики и противовоспалительные препараты, а также проходит физиотерапию (лазеро- и ультравысокочастотную терапию).
При гнойнике извлечь атерому вместе с капсулой невозможно, поэтому рану промывают 3%-м раствором перекиси водорода и удаляют гной с помощью резиновой полоски (после введения в рану по ней постоянно вытекает гной).
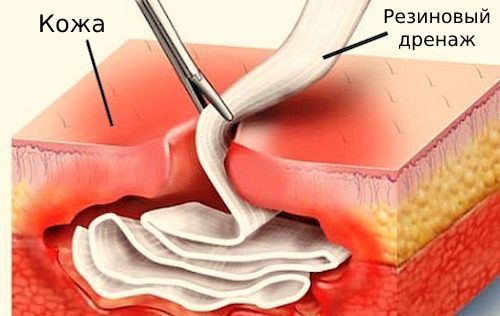
В послеоперационном периоде рану ежедневно промывают перекисью водорода и антисептиками (например, Мирамистином, Диоксидином или Хлоргексидином), после чего перевязывают. В рану также закладывают мазь с антибиотиками (Левомеколь или Банеоцин).
После очищения гнойника следуют фазы восстановления и эпителизации: рана заполняется грануляциями (молодой соединительной тканью). Чтобы ускорить процесс заживления, применяют мази, которые улучшают регенерацию тканей.
Чтобы не допустить рецидива, после стихания воспаления через 2–3 месяца атерому вместе с капсулой удаляют.
Лечение «холодных» атером
Когда нет признаков воспаления, образование удаляют с помощью открытой операции, лазера, холода (криодеструкции) или тока (электорокоагуляции). Выбор метода лечения зависит от размеров новообразования: небольшие атеромы размером 0,1–0,2 см удаляют с помощью криодеструкции и электрокоагуляции, при опухолях от 0,5 до 1 см предпочтительно удаление лазером, при крупной атероме более 2 см её вырезают.
Операцию проводят под местной анестезией. Кожу над образованием разрезают и отделяют от капсулы атеромы, затем аккуратно удаляют опухоль вместе с неповреждённой капсулой (это помогает избежать инфицирования окружающих тканей). В конце операции на рану накладывают швы и отправляют материал на гистологическое исследование.
В реабилитационный период швы обрабатывают спиртовым раствором.
При удалении атеромы лазером разрез делают около выводного протока сальной железы. Далее капсулу атеромы отделяют от окружающих тканей с помощью лазера. После процедуры остаётся маленькое отверстие, которое зарастает само, поэтому шов обычно не накладывают. Операция требует ювелирной точности хирурга.
После лазерного удаления, электрокоагуляции и кориодеструкции на месте раны образуется коагуляционный струп. Ранку присыпают Банеоцином 3 раза в день на протяжении недели. Через несколько дней серозная жидкость желтоватого цвета поднимает корку и в ране появляются грануляции. Затем нарастает молодая кожа розового цвета. Обычно заживление под коркой длится 10–12 суток [2] [3] [5] [6] .
После криодеструкции место операции обрабатывают раствором перманганат калия или зелёнкой.
Прогноз. Профилактика
Прогноз при атероме благоприятный. Удаление образования избавляет пациента от всех неприятных симптомов.
Профилактика атеромы
Чтобы предупредить развитие опухоли, необходимо проводить профилактику всех состояний, которые повышают выделение кожного сала и препятствуют его выходу на поверхность кожи. Спровоцировать появление атером могут:
- перенапряжение, физическое и умственное переутомление — приводят к гормональному дисбалансу, выбросу глюкокортикоидов и адреналина в кровь, что усиливает выделение подкожного жира;
- несоблюдение правил личной гигиены и работа в запылённых помещениях — грязь и оставленная на ночь косметика закупоривает поры, а микробы вызывают воспаление;
- нарушения работы желудочно-кишечного тракта (хронический гастрит,холециститиликолит) — снижают количество полезных бактерий и нарушают синтез витаминов группы В;
- неправильное и нерациональное питание — употребление жирной и острой пищи, газированных напитков и продуктов быстрого питания ведёт к недостатку витаминов и нарушению синтеза кожного сала;
- неправильный уход за кожей — пилинги, неправильно подобранные кремы, агрессивные скрабы и спиртосодержащие вещества удаляют роговой слой кожи и приводят к микротравмам, после чего сальные железы начинают работать интенсивнее;
- восковая депиляция — травма кожи может сопровождаться инфекцией, вызывающей воспаление протоков сальных желёз.
Врачи рекомендуют очищать кожу специальными жидкими пенками, муссами и гелями, которые быстро впитываются, и проводить механическую чистку кожи с помощью косметологических инструментов. Такая чистка позволит устранить более глубокие загрязнения пор и жировые пробки. Ультразвуковая очистка также удаляет верхний слой ороговевших клеток и кожного сала.
Для решения вопросов проблемной кожи необходимо обратиться к специалисту. Например, низкоинтенсивное косметологическое лазерное воздействие стимулирует регенерацию кожи, усиливает обменные процессы и улучшает кровоснабжение. Ультрафиолетовое лазерное облучение оказывает противомикробный эффект. В последнее время применяют фотодинамическую терапию акне. Пациенту наносят на кожу специальный препарат-фотосенсибилизатор, который накапливается в воспалённых протоках сальных желёз, а затем воздействуют на кожу лазером. Лазер оказывает противомикробный и омолаживающий эффект, улучшает эластичность кожи [2] [3] [4] [7] [9] .
Людям с сахарным диабетом, гипер- и гипотиреозом, надпочечниковой недостаточностью и синдромом Гарднера необходимо постоянно наблюдаться у дерматолога, чтобы вовремя выявить кожные нарушения.
Липома, или жировик
Липома: причины появления, симптомы, диагностика и способы лечения.
Определение
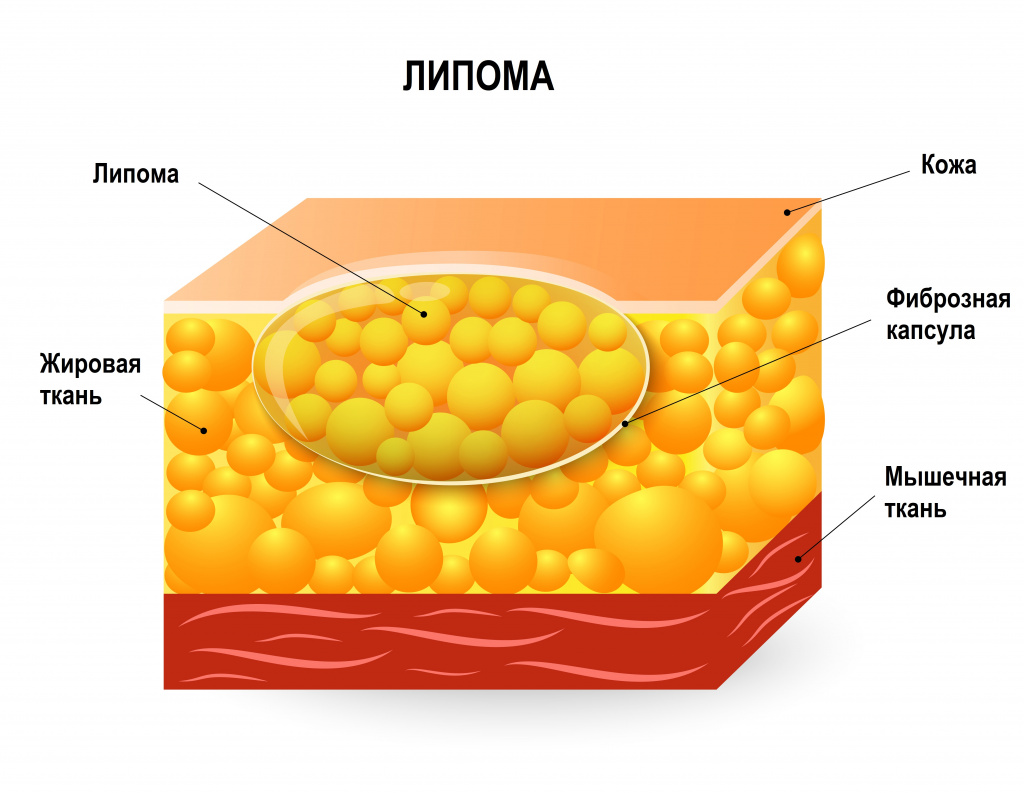
Липома – это часто встречающаяся опухоль, состоящая из жировых клеток (адипоцитов) и обычно отграниченная от окружающих тканей тонкой соединительнотканной капсулой. Липомы могут образовываться в любом месте, где присутствуют жировые клетки, обычно располагаются подкожно, но иногда обнаруживаются на внутренних органах (например, в желудке, пищеводе или кишечнике, бронхах, сердце или в мышцах).
Липомы представляют собой доброкачественные новообразования, не имеют тенденции к озлокачествлению и не доставляют дискомфорта пациентам. Исключение составляют те случаи, когда липомы неудачно расположены (например, в области сустава) или быстро растут, что случается крайне редко.
Липомы – наиболее распространенные мезенхимальные опухоли (мезенхимальные опухоли – это опухоли мягких тканей и специфические опухоли костей). Заболеваемость составляет порядка 2,1 на 1000 человек в год, причем у мужчин диагностируется несколько чаще, чем у женщин.
Причины возникновения липомы
Точные причины развития липом неизвестны. Некоторые исследователи сходятся во мнении, что в их формировании играют роль генетические аномалии. Другая теория предполагает наличие связи между возникновением липомы и предшествующей травмой. Факторами риска развития липомы могут стать ожирение, злоупотребление алкоголем, заболевания печени, нарушение толерантности к глюкозе, гиперлипидемия. Появление липомы может стать следствием другого заболевания, например, семейного множественного липоматоза.
Классификация заболевания
Липомы бывают простыми и множественными (множественный липоматоз). К последним относятся болезнь Деркума, доброкачественный симметричный липоматоз (болезнь Маделунга), семейный липоматоз, врожденный инфильтрирующий липоматоз. Множественные липоматозы составляют примерно 5-10% от всех выявляемых случаев липом.
В зависимости от того, компоненты каких тканей вовлечены в патологический процесс, выделяют фибролипомы (с соединительнотканными элементами), миолипомы (в составе есть мышечные волокна), ангиолипомы (включают сосуды), миксолипомы (содержат слизистую ткань), миелолипомы (содержат кроветворные ткани).
Симптомы липомы
Липомы в подкожной жировой клетчатке на ощупь мягкие и подвижные, не спаянные с окружающими тканями. Липомы характеризуются медленным ростом, а их размер обычно составляет от 1 до 10 см. Липомы большего размера называются «гигантскими». Образования обычно безболезненные, если не затрагивают суставы, нервы или кровеносные сосуды. Кожа над липомой не изменена.
В желудочно-кишечном тракте липомы представляют собой подслизистые жировые опухоли. Они протекают бессимптомно, но способны провоцировать изъязвления и кровотечение. Липомы пищевода могут затруднять проглатывание пищи и жидкости, вызывать отрыжку, рвоту и рефлюкс.
Липомы тонкой кишки диагностируются, как правило, у пожилых людей, чаще всего располагаются в подвздошной кишке и опасны закупоркой (обтурацией) просвета кишечника.
Помимо того, липомы кишечника вызывают боль, обструктивную (механическую) желтуху и инвагинацию кишечника (внедрение одной части кишечника в другую).
Крайне редко липомы формируются в сердце: субэндокардиально – под внутренней выстилкой сердца (эндокардом) или интрамурально – внутри мышечного слоя (миокарда). Обычно сердечные липомы не покрыты капсулой, выглядят как желтая масса, выступающая в полость сердца. Липомы сердца могут стать причиной боли в груди, аритмии и одышки.
Диагностика липомы
Для постановки диагноза требуется клинический осмотр врачом и проведение ультразвукового исследования мягких тканей.
Жирные волосы
Жирные волосы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
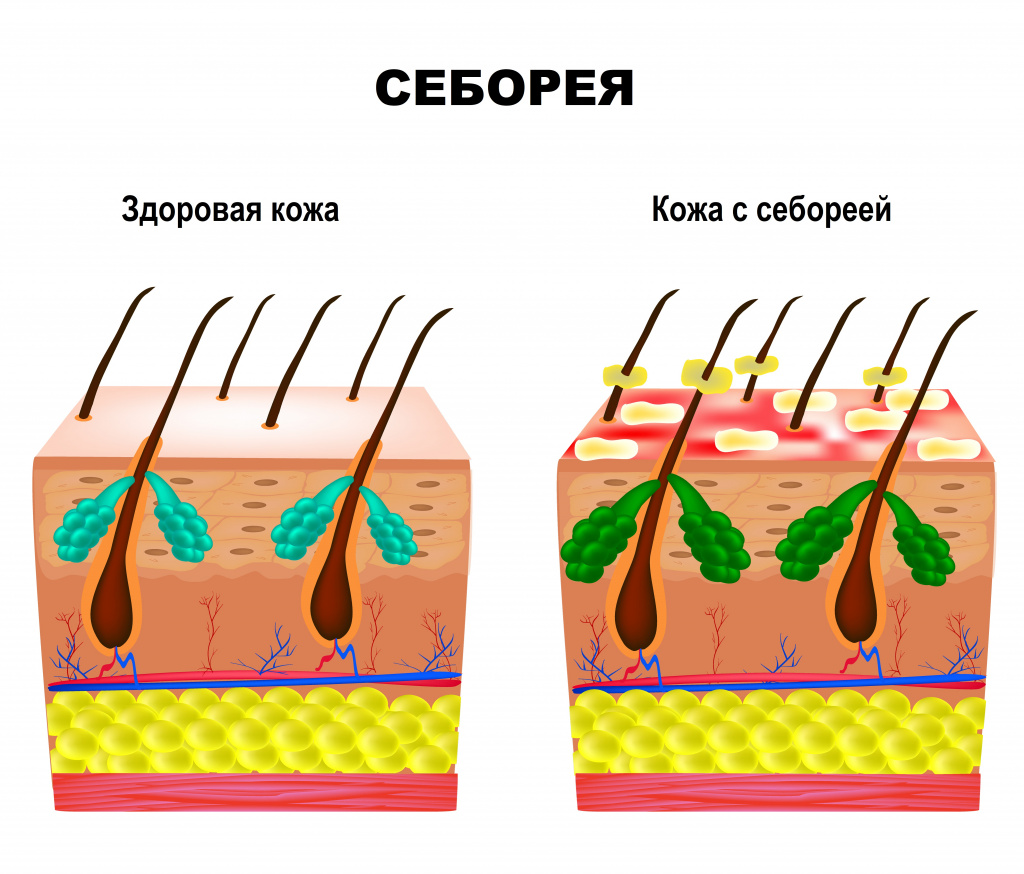
Жирными, или сальными волосы становятся тогда, когда сальные железы, расположенные на волосистой части головы, вырабатывают избыточное количество себума (жира). Такое состояние называют жирной себореей. Кроме жирных волос человека могут беспокоить шелушение, зуд, выпадение волос, покраснение и жжение пораженных участков кожи. В редких случаях может присоединяться бактериальная инфекция и развиваться грибковое поражение кожи.
Разновидности жирной себореи
Врачи-дерматологи и трихологи (специалисты, занимающиеся лечением волос и волосистой части головы) выделяют несколько вариантов течения жирной себореи:
- жидкая жирная себорея, которая характеризуется тем, что волосы всегда выглядят сальными и приобретают специфический жирный оттенок, поры выглядят расширенными;
- густая жирная себорея, для которой характерно избыточное выпадение волос и их чрезмерная жесткость, перхоть, угревая сыпь.
Наиболее весомой причиной жирной себореи врачи называют гормональные сбои в организме, вызванные как патологическими процессами, так и приемом гормональных препаратов.
Кроме того, волосы могут стать жирными в результате хронического стресса, неправильного ухода за кожей головы, приема некоторых лекарственных препаратов (например, интерферонов, препаратов лития), дефицита витамина С, приводящего к снижению защитных свойств кожи, избыточной инсоляции.
- Болезнь Иценко–Кушинга – заболевание, связанное с дисбалансом женских и мужских гормонов, вызванное образованием доброкачественной опухоли головного мозга. К симптомам можно отнести повышенное артериальное давление, увеличение массы тела, гипергидроз, жирные волосы.
- Заболевания щитовидной железы.
- Болезни органов мочеполовой системы инфекционной, бактериальной или травматической природы.
- Болезнь Паркинсона.
- Авитаминозы.
- Аутоиммунные заболевания, например, псориаз.
- Эпилепсия.
Патологии желудочно-кишечного тракта. Например, инфекция Helicobacter pylori является одной из основных причин развития гастрита, а также язвенной болезни желудка и двенадцатиперстной кишки. Заболевание провоцирует и усиливает образование токсичных веществ, влияющих на состояние кожи.
Проблемами кожи и волос занимаются дерматологи и трихологи. Так как проблема жирных волос не является изолированной, а требует комплексного подхода, то для поиска и устранения причин неправильной работы других систем организма могут понадобиться рекомендации гастроэнтеролога, если проблема жирных волос вызвана заболеванием ЖКТ. Если присутствует избыточный вес, не устраняемый обычным ограничением питания, сопровождающийся гипертонической болезнью и ростом уровня глюкозы (сахара) в крови, рекомендована консультация эндокринолога . Одной из причин появления жирных волос является наличие депрессивных состояний, нервозности, перепадов настроения – в этом случае целесообразен визит к психотерапевту. Более специфическая терапия включает консультации невролога, нейрохирурга, инфекциониста и т.д.
Диагностика и обследования при жирной себорее
Для составления полной клинической картины врач собирает анамнез для установления или предположения патологии, приведшей к жирной себорее, тщательно осматривает кожу головы. Диагностические исследования включают:
- забор кусочка кожи для микроскопического исследования и установления специфических признаков себореи, а также посев на грибы;
Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза забо�.
Комедоны (чёрные точки) - симптомы и лечение
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
- ; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Читайте также:
